Pénurie de médicaments, un faux problème ?
Le phénomène n’est pas nouveau, mais il prend de l’ampleur depuis plusieurs années. À tel point qu’en permanence, 5 % de médicaments manquent dans les pharmacies. Un phénomène qui ne met pas en danger, aujourd'hui, les patients français, mais qui risque de s’aggraver. Les malades de la thyroïde en font les frais depuis plusieurs mois.
Barbara Vignaux - Publié le
Anticancéreux, antibiotiques, anesthésiques, vaccins, anxiolytiques… en moyenne, 5 % des médicaments manquent dans les pharmacies françaises. C’est à la fois beaucoup et peu, rapporté aux 11.000 spécialités commercialisées dans notre pays. Mais la tendance est clairement orientée à la hausse : pour les seuls médicaments dits indispensables, c'est-à-dire dont l'interruption met en jeu le pronostic vital ou représente une perte de chance importante, le nombre de nouveaux signalements auprès de l’Agence nationale de sécurité du médicament (ANSM) a bondi de 44 en 2008 à 173 en 2012. En outre, sur les sept premiers mois de 2013, il a déjà atteint 153. Au total, ce sont plus de 240 dossiers de risque et de rupture d’approvisionnement, concernant toutes les classes thérapeutiques, que l'ANSM instruisait en septembre 2013.
Ce phénomène tend à devenir plus sensible pour le patient, et donc plus visible : « Des ruptures persistent sur des médicaments pointus, concernant un nombre restreint de patients, comme des anticancéreux. Mais à cela s’ajoutent des tensions d'approvisionnement sur des médicaments de grande consommation, comme des traitements hormonaux substitutifs. Il y a deux ans et demi environ, ces tensions n’existaient pas », constate François Bruneaux, directeur adjoint de la surveillance à l’ANSM. Le site de l’Agence du médicament répertorie d’ailleurs en temps réel les menaces et ruptures de stocks avérées, entendues comme l’incapacité de dispenser un médicament à un patient dans un délai de 72 heures.
Pharmacie de ville et pharmacie hospitalière, « une sensibilité variable », selon François Bruneaux, directeur adjoint de la surveillance à l'ANSM.
L'édifiante « affaire Levothyrox »
L'émotion suscitée par une simple menace de rupture d'approvisionnement d'un médicament de consommation courante a été mise en évidence durant l'été 2013 avec « l’affaire Levothyrox ». Ce traitement substitutif hormonal est prescrit à 3 millions de Français souffrant de maladies de la thyroïde. Or, à partir de mai 2013, certains dosages ont commencé à manquer, faute de capacités de conditionnement suffisantes du fabricant Merck Serono.
« L’affaire Levothyrox », selon Beate Bartès, la fondatrice et animatrice du forum Vivre sans thyroïde.
Alors que le problème semblait résolu, en août 2013, une partie de la presse alertée par une association de malades s’emballe : « Les malades de la thyroïde inquiets de ne pas trouver leur traitement vital en France », « Pénurie de Levothyrox: "Notre survie en dépend" » etc. Pas un mot, en revanche, des ruptures d'approvisionnement, totales celles-ci, et longues de plusieurs mois, affectant d'autres groupes, beaucoup plus réduits, de malades de la thyroïde : le Téatrois et le Néo-mercazole.
Alertés par les quelque 150 articles parus durant l'été 2013, des malades se précipitent dans des pharmacies pour constituer des stocks de Levothyrox en prévision d'une rupture, raconte Beate Bartès, fondatrice de l'association Vivre sans thyroïde.
Or en fait, seuls certains dosages sont concernés, ce qui laisse au pharmacien et au patient la possibilité de les combiner entre eux pour parvenir à la dose souhaitée (par exemple, 50 g+75 g pour parvenir à 125 gramme
Le rôle joué par l'ANSM, selon Beate Bartès, fondatrice et l'animatrice du réseau Vivre sans thyroïde.
Pour prévenir une aggravation du problème, l'ANSM exige du laboratoire la mise en place d'un numéro d’information et une procédure d’urgence, de manière à ce qu’aucun patient ne reste sans traitement plus de deux ou trois jours. L'Agence du médicament autorise aussi les pharmaciens à substituer le médicament par un générique, sous réserve que le patient voie le médecin traitant dans les semaines suivant la substitution ; enfin, elle demande au laboratoire de mettre à disposition des patients (à titre gratuit) une spécialité italienne de stricte équivalence thérapeutique, l’Eutirox.
Peu à peu, le problème se résorbe, d'autant mieux que Merck Serono confie à un deuxième sous-traitant la mise en boîte des comprimés. En revanche, les ruptures de stocks d'autres médicaments s'aggravent. Si bien que le 30 octobre 2013, l'association Vivre sans thyroïde a envoyé une lettre ouverte aux autorités de santé pour s'inquiéter de l'avenir des patients. Fin octobre, en effet, le Thyrozol commençait à manquer à son tour. Si bien que sur « la dizaine de médicaments pour soigner les maladies thyroïdiennes, qui sont très fréquentes, en à peine quelques mois, sept d’entre eux ont été concernés par des difficultés d’approvisionnement et des ruptures de stocks ».
Prévenir et cerner le phénomène
Comme le montre « l’affaire Levothyrox », l’ANSM joue un rôle régulateur essentiel : « L'Agence est chargée de prévenir et gérer les ruptures de stocks des médicaments indispensables », explique François Bruneaux. En cas de menace de rupture, elle peut recentrer la prescription médicamenteuse sur une indication essentielle ou vitale ; solliciter d’autres producteurs, y compris les concurrents du fournisseur défaillant ; importer des équivalents thérapeutiques d’autres pays européens... En revanche, l’Agence ne peut pas imposer à un laboratoire de produire un médicament, lorsque celui-ci décide d’en suspendre la commercialisation. Au sein de l’ANSM, trois personnes sont ainsi affectées à temps plein à la prévention des ruptures.
À titre d'illustration, en septembre 2013, le Bicnu, un anti-cancéreux, a dû être contingenté à cause d’un retard dans la livraison du solvant. En accord avec l'ANSM, son fabricant, BMS, a réservé cette spécialité aux patients sans alternative thérapeutique et mis à disposition du marché français des lots de médicaments des États-Unis.

Des mesures correctives additionnelles ont été adoptées. Prolongeant la loi de décembre 2011 sur la sécurité sanitaire, dite « loi Bertrand », le décret du 28 septembre 2012 relatif à l’approvisionnement en médicaments à usage humain a renforcé les obligations pesant sur tous les acteurs de la chaîne du médicament afin de prévenir les ruptures : les laboratoires, les grossistes-répartiteurs, les pharmaciens d’officine et les pharmaciens hospitaliers. Ce décret instaure aussi des centres d'appel d'urgence pour le signalement des ruptures.
Un groupe de travail ad hoc de l'ANSM travaille à l’identification précise des causes des ruptures et des solutions correspondantes. Dans l'immédiat, précise François Bruneaux, « nous constatons que les difficultés de production rencontrées par les fabricants sont à l'origine de la majorité des ruptures de médicaments sans alternative thérapeutique, laissant peu de possibilités à l'ANSM de les anticiper ou de répondre immédiatement aux besoins ainsi générés ».
Depuis la mise en place de l’outil de pilotage des ruptures par l'Agence, à l'automne 2012, le suivi s'effectue de manière systématique. Sur la période octobre 2012-août 2013, le système nerveux a été le premier pénalisé : les médicaments destinés à le soigner ont représenté 18 % des difficultés d’approvisionnement, suivis des anti-infectieux d’usage général (17 %) puis des antinéoplasiques et immuno-modulateurs (11 %).
En attendant les conclusions du groupe du travail, une chose est sûre : la France est loin d'être le seul pays concerné, puisque les ruptures de stocks constituent un problème généralisé, de l'aveu même de l’Organisation mondiale de la santé (OMS). Et ce, pour deux raisons qui se renforcent l’une l’autre : la mondialisation de la production et la hausse de la demande mondiale de médicaments.
Aux États-Unis, des enfants touchés
Une situation dramatique a été rapportée par le New England Journal of Medicine en décembre 2012. Médecin à l’hôpital St. Jude Children, à Memphis, aux États-Unis, Monika Metzger, l’auteur de l’étude, y dresse le bilan d'une rupture de stocks de la molécule de référence utilisée dans le lymphome de Hodgkin et de la modification du protocole thérapeutique qui en a résulté. Elle estime que 25 % des 40 enfants traités par le traitement substitutif ont rechuté (contre 12 % de taux de rechute chez les autres enfants). Une situation extrême dont on ne trouve pas d'exemple en France. L'Agence américaine du médicament (FDA) a d’ailleurs créé un programme ad hoc, le Drug Shortages Program, pour suivre cette question.
La mondialisation coupable ?
Le médicament, produit marchand et mondialisé, selon Patrice Trouiller, professeur de Santé publique à l'université Joseph Fourier de Grenoble.
Professeur de santé publique au CHU de Grenoble, Patrice Trouiller fait remonter les difficultés actuelles au « mouvement de déréglementation et d’ouverture commerciale des années 1990 et 2000, avec les grands accords tarifaires tels que le Gatt, et la délocalisation consécutive des sites de production en Inde d’abord, dans toute l’Asie ensuite ». Et d’insister sur un point : en multipliant le recours à des sous-traitants bon marché, les laboratoires ont peu à peu rompu les chaînes d’approvisionnement, entraînant « une dilution des sources et des responsabilités ».
Un drame a mis en lumière ce mécanisme, rappelle Patrice Trouiller : l’affaire dite de « l’héparine chinoise » (un anticoagulant naturel d’origine porcine) qui a fait plusieurs dizaines de morts aux États-Unis entre 2007 et 2008. En cause, un médicament commercialisé par Baxter aux États-Unis, mais sous-traité à Scientific Protein Laboratories (SPL), son fournisseur chinois basé à Changzhou, en
L’affaire de l’héparine chinoise, selon Patrice Trouiller, professeur de Santé publique à l'université Joseph Fourier de Grenoble.
Depuis ce scandale, souligne Patrice Trouiller, « les laboratoires ont fort heureusement resserré et fiabilisé leurs chaînes d’approvisionnement, notamment les fabricants d’héparine ou d’immunoglobulines G ».
Parallèlement, l’enrichissement des pays émergents a entraîné la hausse de la consommation pharmaceutique. À titre d’illustration, en Chine, « les dépenses publiques nationales de santé [et autres services sociaux] ont progressé de plus de 30 % par an en moyenne entre 2008 et 2012, souligne un rapport de l’OCDE de mars 2013. Cette progression s’explique [notamment] par le déploiement des nouveaux régimes d’assurance médicale conçus pour assurer au moins un faible niveau de couverture à l’ensemble des citoyens […] ».
Une production de plus en plus concentrée
Des causes de rupture multiples, d'après les Entreprises du médicament (Leem). Anne Carpentier est la directrice des affaires pharmaceutiques du Leem.
Du côté de l’offre, la production a connu un mouvement de concentration mondiale. Si bien qu’aujourd’hui, 60 à 80 % des matières actives à usage pharmaceutique proviennent de pays extérieurs à l’Union européenne (UE) et notamment d’Asie, contre 20 % il y a trente ans, indique l’Académie de pharmacie, auteur d'un rapport sur le sujet rendu public en avril 2013. Avec des conséquences directes sur la situation en France, comme l’explique Gilles Bonnefond, le président de l’Union des syndicats des pharmaciens d’officine (USPO) : « En général, quand une matière première manque ou que la rupture est liée à un problème de fabrication, ça se règle assez vite, car l’ANSM est rapidement saisie, des solutions alternatives sont proposées, les pharmaciens et prescripteurs sont avertis. Mais si le site de fabrication est unique, donc sans alternative, il faut avoir prévu avec les autorités de santé et le laboratoire un stock de secours ».
Gare aux clichés, cependant ! Une production délocalisée n'implique pas nécessairement qu'elle soit de mauvaise qualité. « Certains sites de production situés en Inde et en Chine sont dotés d’infrastructures modernes et sûres et produisent des médicaments d’excellente qualité », signale François Bruneaux, de l’ANSM. A contrario, pourrait-on ajouter, des médicaments produits dans des sites européens vieillissants ont connu des retraits du marché pour défaut de qualité...
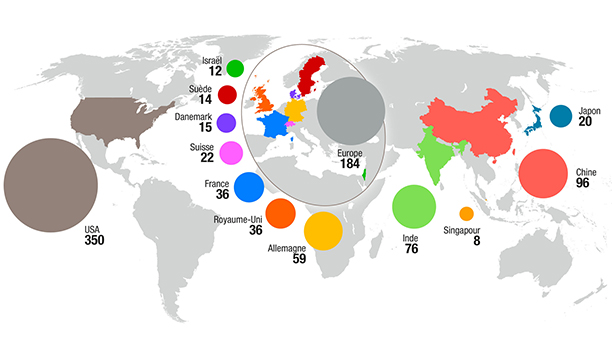
Dans un rapport de novembre 2011 portant sur la situation nord-américaine (dont il n’existe pas d’équivalent en France), le cabinet IMS note que les deux tiers des produits présentant des problèmes d’approvisionnement ont, au mieux, trois fournisseurs différents – c’est le cas, par exemple, de l’insuline, produite par Sanofi, Novo et Lily. Ce rapport signale aussi que 43 % des 127 pénuries étudiées sont dues à un problème de qualité de fabrication. Or, dans ce secteur fortement réglementé, le redémarrage d’une usine peut prendre six mois à un an et retarder d’autant un nouvel approvisionnement.
Parallèlement, la production sur le sol français recule, selon le Leem (Les Entreprises du médicament). C’est particulièrement vrai pour les molécules innovantes à forte hausse de prescription : en 2011, sur les 47 médicaments autorisés sur le marché français, aucun n’était produit en France et sur les 25 AMM (autorisations de mise sur le marché) pour des génériques, seuls huit pouvaient être conditionnés en France.
La tyrannie du flux tendu

Concentration de la production, consommation en hausse, concurrence accrue… autant de caractéristiques qui fragilisent le marché et ce, alors que « tout le monde travaille en flux tendu », souligne Pierre Bertault-Peres, docteur en pharmacie à l’Assistance publique-Hôpitaux de Marseille (AP-HM). Un constat qui rejoint celui dressé par Beate Bartès, de l'association Vivre sans thyroïde : « Dans ces circonstances, le moindre petit problème à quelque niveau que ce soit peut avoir très vite des répercussions assez graves ».
En France, les stocks des grossistes-répartiteurs permettent de retarder, voire empêcher certaines ruptures. Maillon intermédiaire entre les laboratoires et les pharmacies, ces professionnels sont légalement tenus de constituer des stocks – l’équivalent de 15 jours de consommation habituelle. Or, souligne Emmanuel Déchin, le secrétaire général de la Chambre syndicale de la répartition pharmaceutique (CSRP), « 15 % des produits que nous commandons aux laboratoires ne nous sont pas livrés, mais nous échouons à livrer aux pharmacies seulement 5 % des médicaments qu'elles nous commandent. La différence entre les deux, ce sont les stocks constitués par notre profession ».
Ruptures de stocks et ruptures d'approvisionnement, selon Anne Carpentier, la directrice des affaires pharmaceutiques du Leem.
Est-ce suffisant ? L’Académie de pharmacie propose à la fois de contraindre les fabricants à constituer des « stocks de sécurité » (quoique certains le fassent déjà notamment pour les médicaments jugés essentiels) et de supprimer l’obligation actuelle pesant sur les grossistes au profit d’une clause « d’obligation de service par typologie de médicaments ».
De son côté, Anne Carpentier, directrice des affaires pharmaceutiques du Leem (le syndicat des laboratoires pharmaceutiques), insiste sur le fait que depuis l’adoption du décret de septembre 2012, « moins de 300 ruptures sont imputables aux laboratoires, à ramener à probablement plusieurs milliers de déclarations de ruptures d’approvisionnement au niveau des officines ». Ces dernières, en effet, sont souvent des « micro-ruptures » qui ne dépassent guère un ou deux jours et « les laboratoires ne sont d’ailleurs pas toujours au courant de leur survenue ».
Exports indus ?
En 2011, le ministre de la Santé, Xavier Bertrand, a accusé les grands laboratoires français et les grossistes d’exporter à meilleur prix des médicaments destinés au marché français, suite à une pénurie d’antirétroviraux et d’insuline dans certaines pharmacies. « Le chiffre d’affaires annuel à l’exportation des laboratoires avoisine 20 milliards d’euros [24 milliards en 2011], alors que, compte tenu de l'obligation des grossistes-répartiteurs d’approvisionner en priorité le marché national, ils n’exportent que des reliquats, moins de 1 % de cette somme ! », se défend le représentant des grossistes, Emmanuel Déchin. Là aussi, laboratoires et grossistes français se renvoient la responsabilité.
La faute à la maîtrise des dépenses ?
« Le facteur prix est souvent initiateur de la rupture ». François Bruneaux est directeur adjoint de la surveillance à l'ANSM.
À l’échelle nationale, sont aussi mis en cause, dans les ruptures de stocks, les efforts de maîtrise des dépenses publiques de santé. Ainsi, à l’hôpital, le recours systématique aux appels d’offre mutualisés pour l’achat de médicaments (même si les bénéfices de ces procédures, transparence et homogénéisation des protocoles, ne sont nullement remis en cause) a fait baisser leur prix et entraîné des arrêts de commercialisation. Les prix bruts des médicaments ont diminué de 2,3 % par an entre 2000 et 2010. Le 26 septembre dernier, Marisol Touraine, la ministre de la Santé annonçait un effort supplémentaire de 1 milliard d’euros sur les dépenses pharmaceutiques.
Or, sur le marché pharmaceutique comme sur d'autres marchés, la rançon d'un prix qui baisse, à quantité et volume constants, peut être une garantie d'approvisionnement moindre. Dans son rapport d’avril 2013, l’Académie de pharmacie propose d’ailleurs « d’intégrer la sécurité d’approvisionnement dans les critères d’analyse des offres des marchés publics ».
Une spirale à la baisse, selon le Gemme. Catherine Bourrienne-Bautista est la déléguée générale du Gemme.
Pour les génériques, « la spirale à la baisse peut atteindre 90 % du prix d’achat avant générication », indique Catherine Bourrienne-Bautista, la déléguée générale du Gemme, l'association des génériqueurs (audio ci-contre).
À tel point que le Syndicat national des pharmaciens hospitaliers (SNPHPU) plaide en faveur d’une dé-massification des achats et de la fixation du prix du médicament par les autorités publiques plutôt que par la loi de l’offre et la demande, qu'il s'agisse d'ailleurs de médicaments princeps ou génériques.
Pour la porte-parole du Gemme, Catherine Bourrienne-Bautista, les génériques jouent pourtant un rôle positif : « La diversification de l’offre permet d’éviter les ruptures, alors que pour les princeps il n’y a qu’un seul fabricant. En outre, 55 % de la consommation nationale est produite en France, ce qui permet d’adapter rapidement la demande : après l’adoption du dispositif Tiers payant contre génériques, la demande a crû en volume de 26 % en un an entre juillet 2012 et juillet 2013. La production a suivi ».
« La diversité de l'offre générique permet souvent d'éviter la situation de rupture.» Catherine Bourrienne-Bautista est la déléguée générale du Gemme.
Alors que le Levothyrox, un princeps, était pratiquement le seul médicament disponible en France jusqu’à l'été dernier, l'ANSM a encouragé la reprise de la prodution de la Lévothyroxine, le générique de ce traitement thyroïdien, par Biogaran, cet automne. Cela afin d'éviter les difficultés d’approvisionnement rencontrées par les patients en août 20
Situation délicate pour l'anesthésie

L’anesthésie est particulièrement pénalisée, en France mais aussi ailleurs. En juillet 2011, la Société américaine d’anesthésistes révélait que, sur quelque 1400 professionnels sondés, plus de 90 % étaient directement confrontés à des pénuries de médicaments (y compris très largement utilisés comme le thiopental et le propofol). Cette discipline médicale, en effet, recourt principalement à des molécules anciennes, génériquées et bon marché. « Et même si des millions de patients sont concernés chaque année, il s’agit le plus souvent d’administrations uniques, c’est donc beaucoup moins valorisant pour les laboratoires que des médicaments pour la cardiologie ou les maladies infectieuses ! » regrette le Pr Benoît Plaud, anesthésiste-réanimateur à l’hôpital Saint-Louis.
À l’été 2011, la Société d’anesthésie et de réanimation (Sfar) dénonçait le manque de thiopental, un hypnotique utilisé depuis 1934 et connaissant des difficultés de fabrication depuis 2002. À cela, deux motifs : les difficultés d’obtention du principe actif et un prix très bas (1,80 à 2,23 euros le flacon de 500 mg). Le thiopental étant la seule solution thérapeutique pour les patients souffrant de pression intracrânienne ou de mal convulsif, l’ANSM importait d’urgence un médicament d’Allemagne, avec une AMM temporaire. « Depuis, l’approvisionnement est redevenu normal mais, de mon point de vue, cette affaire est l’arbre qui cache la forêt », affirme Benoît Plaud.
Pour sauvegarder les molécules peu coûteuses, « il faudrait augmenter le prix des produits menacés, chercher une solution gagnant-gagnant qui permette à la fois un juste retour pour l’industriel et un coût supportable pour la société », estime Benoît Plaud. Et de citer le cas du suxaméthonium, un agent curarisant dont le prix avait été revu à la hausse il y a dix ans, ce qui a permis d'en maintenir la commercialisation.
Quelles perspectives ?

Il n'y aurait pas de quoi s'inquiéter outre mesure, pour l'heure. Selon le professeur de santé publique Patrice Trouiller, « Anticancéreux, antibiotiques, vaccins, hormones... on est confronté tous les jours aux ruptures d’approvisionnement. Mais il n’y a pas de risques vitaux engagés, car il existe des alternatives thérapeutiques. En revanche, c’est une contrainte supplémentaire pour les soignants et les patients ». Un constat confirmé par le pharmacien hospitalier Pierre Bertault Peres : « On se débrouille, on adapte les protocoles ».
En revanche, le phénomène s’aggrave, à en croire à la fois l’ANSM, l’Académie de pharmacie et le syndicat des pharmaciens d'officine USPO : « Même si de nouveaux outils sont désormais en place, avec le signalement systématique des ruptures auprès de l’ANSM, les ruptures de stocks sont de plus en plus fréquentes et concernent, en permanence, 15 à 20 médicaments », constate le président de l'USPO, Gilles Bonnefond.
« Là où notre rôle s’arrête ». François Bruneaux est directeur adjoint de la surveillance à l'ANSM.
Bien des pistes restent encore à explorer : la relocalisation en France de la fabrication des matières actives pharmaceutiques considérées comme stratégiques, l’accroissement du rôle et des moyens de l’Agence générale des équipements et produits de santé (Ageps), la reconnaissance aux pharmaciens français « d’un droit de substitution des traitements en cas de rupture »...
Au-delà, il serait nécessaire de clarifier les responsabilités des uns et des autres. Au plan national, les industriels sont tenus d'informer l'ANSM d'une rupture de stock et de collaborer à la mise en place de mesures d'urgence de substitution. Mais ne faudrait-il pas renforcer les obligations pesant sur eux, en les contraignant à identifier eux-mêmes des solutions alternatives ? Au plan européen, une réflexion commune est sans doute indispensable également. Avec, à la clé, peut-être, une évolution du cadre législatif. Le sujet n’est pas près de disparaître de l’agenda français...
Europe, le chaînon manquant
Ponctuellement, les institutions européennes interviennent pour régler un problème d’approvisionnement en matière première stratégique. « Mais il n’existe pas de compétence communautaire sur la disponibilité des médicaments, les États membres sont même très attachés à leur souveraineté nationale en la matière », explique Frédéric Vincent, le porte-parole Santé de la Commission européenne. L’Académie française de pharmacie propose tout de même la création « d’un répertoire européen recensant tous les sites de fabrication […] ainsi que les sites de contrôle, et comportant l’historique des événements survenus […] ». Elle propose également de fabriquer, sur le continent, les principes actifs destinés à soigner des pathologies orphelines.

