Sommes-nous prêts à affronter une nouvelle épidémie ?
Le foyer d’hantavirus ayant réveillé les craintes d’une nouvelle épidémie, quel bilan peut-on dresser des mesures de prévention mises en œuvre après le Covid ? Le 20 mai 2025 était signé le premier Accord mondial sur les pandémies, au terme de trois ans de négociations. Cela suffirait-il à mieux faire face à un nouvel épisode pandémique ?
Lise Barnéoud - Publié le , mis à jour le
Cinq ans après,
des progrès et des failles
Les pandémies meurtrières ont marqué la vie de l’humanité : peste, grippe, typhus, variole... Sans oublier bien sûr celle du Covid, qui aurait tué pas moins de 15 millions de personnes dans le monde en 2020 et 2021 selon l’Organisation mondiale de la santé (OMS), et coûté plus de 20 000 milliards de dollars à l’économie mondiale. Aujourd’hui, la question n’est pas de savoir si une nouvelle épidémie surviendra, mais quand, et avec quel pathogène. Selon les simulations des scientifiques, une pandémie de même ampleur que celle du Covid pourrait survenir une fois tous les 33 à 50 ans. Serons-nous mieux préparés qu’en 2020 ? Avons-nous su tirer les leçons du Covid pour éviter un nouveau désastre ? Depuis cinq ans, des progrès notables sont rapportés sur le plan de la surveillance des pathogènes ainsi que dans les contre-mesures médicales désormais disponibles. Un traité mondial sur les pandémies vient également d’être signé, portant l’ambition d’une meilleure coordination entre les pays, d’une prévention renforcée et d’un accès plus équitable aux mesures de lutte. Reste à transformer cette ambition en réalité, alors même qu’aucun fond spécifique n’est créé et que les transferts de technologies et de connaissances reposent sur une adhésion volontaire des industriels.
Un accord mondial historique
Le 20 mai 2025, les États membres de l’Organisation mondiale de la Santé (OMS) ont officiellement adopté le premier accord mondial sur les pandémies, avec 124 votes pour et 11 abstentions (dont l’Italie, les Pays-Bas, la Russie ou encore Israël). Les États-Unis, l’Argentine et le Costa-Rica n’ont quant à eux pas voté, ayant annoncé leur intention de se retirer de l’OMS. Après plus de trois années de négociations intenses, coprésidées par la France et l’Afrique du Sud, l’Accord doit désormais être ratifié au niveau national. Il entrera en vigueur après 60 ratifications. Restera ensuite le plus ardu : sa mise en œuvre à l’échelle internationale et au sein des pays signataires…
L’accord prévoit notamment un mécanisme d’accès aux pathogènes et de partage des avantages (PABS), un élément qui avait fait défaut lors de la pandémie de Covid-19, avec l’accaparement des vaccins par les pays riches. Toutefois, il s’agit d’un dispositif volontaire : si un industriel accepte de s’y conformer et qu’il développe un vaccin sur la base de ces informations, il devra réserver 10% de sa production à l’OMS et 10% de ses ventes à « un prix abordable ». Une proportion jugée trop faible par certaines ONG. « Ce fut un des points difficiles de ce traité : jusqu’où aller dans la promotion du transfert de technologie ? », retrace Anne-Claire Amprou, ambassadrice pour la France, coprésidente des négociations.
Un texte de compromis
Le traité fixe par ailleurs des obligations au niveau des États sur la prévention et la surveillance des émergences de pathogènes. Mais aucun fond nouveau n’est prévu pour ce faire. Une Conférence des Parties (COP), équivalente à celle qui avait été créée pour la lutte anti-tabac, fournira des recommandations, ainsi qu’une assistance technique et de coordination pour accompagner les États. Elle fera également « des points réguliers sur la mise en œuvre de l’accord », précise Anne-Claire Amprou.
« Les négociations pour l’élaboration de l’Accord ont été longues et entachées de désaccords et le projet qui en a résulté constitue inévitablement un compromis entre les intérêts et les besoins contradictoires des pays à revenu élevé et ceux des pays à faible revenu », estime la revue scientifique médicale The Lancet, qui souligne que le succès de ce traité mondial dépendra aussi du renforcement des systèmes de santé de chaque pays.
« Cela manque d’ambition et de moyens, et l’absence des États-Unis est évidemment un handicap, juge pour sa part William Dab, ancien directeur général de la santé, qui souligne toutefois deux avancées : le partage avec les pays les plus pauvres ou le mécanisme des COP qui permettra un suivi partagé. Mais selon ce spécialiste en santé publique, il faudra d’autres crises pour créer une véritable pression d’action ». Des crises qui apparaissent, malheureusement, inévitables.
Que change l’arrivée de Donald Trump ?
Accord mondial ou pas, l’arrivée au pouvoir du président américain Donald Trump complique la mise en place d’une réponse mondiale coordonnée en cas de pandémie. En effet, le pays doit se retirer de l’OMS et les centres de contrôle et de prévention des maladies (CDC) américains, chargés de surveiller les maladies infectieuses, sont affaiblis par des licenciements massifs. Sans parler du fait que l’actuel secrétaire à la santé, Robert F. Kennedy Jr, est notoirement « antivax » – il a certes préconisé le vaccin contre la rougeole en mars 2025, après un premier décès infantile, mais est ensuite revenu sur ses déclarations. « La science sera à la hauteur si une nouvelle maladie infectieuse émerge.Je pense que ce sont les gens qui ne seront pas à la hauteur », s’est récemment exprimée Joanne Liu, de l’université McGill à Montréal, l’ancienne présidente internationale de Médecins sans frontières.

Portrait-robot du prochain pathogène épidémique
À l’été 2024, 200 scientifiques ont dressé une liste des pathogènes connus susceptibles de provoquer la prochaine pandémie. Elle comprend 34 microbes, dont le virus de la grippe aviaire H5N1. Selon les spécialistes, il y a de fortes chances que ce microbe soit un virus respiratoire, capable d’infecter nos voies aériennes supérieures, avec une phase asymptomatique, durant laquelle les personnes contaminées le diffusent involontairement. Son taux de reproduction ou « R0 », soit le nombre moyen de nouveaux cas qu’une seule personne contagieuse peut générer, serait sans doute supérieur à 2, ce qui en assurerait la diffusion. Enfin, ce pathogène sera très probablement doué d’une grande plasticité génétique, favorisant l’apparition de variants toujours plus transmissibles.
Détecter au plus tôt
Depuis 2021, en France, le réseau épidémiologique Obépine analyse les eaux usées « pour détecter précocement et suivre les épidémies ». Une stratégie qui a permis de repérer la circulation du coronavirus SARS-CoV-2 à l’origine de la pandémie de Covid-19 alors que les personnes infectées étaient encore asymptomatiques, donc plusieurs jours avant les premiers signaux d’alerte lancés par la médecine de ville, les hôpitaux, les pharmacies ou les laboratoires d’analyses. C’est là l’une des leçons du Covid : il faut multiplier les sources d’information et privilégier les données le plus en amont possible, avant que les premiers malades n’affluent.
Plusieurs projets visent ainsi à surveiller l’émergence de nouveaux pathogènes avant même qu’ils ne se propagent à l’humain, lorsqu’ils circulent encore uniquement chez l’animal. Puisqu’il n’est pas possible de tout surveiller, les scientifiques se concentrent sur les « points chauds », comme les marchés d’animaux vivants, les fermes industrielles ou les zones de déforestation, soit les points de rencontre entre faune sauvage, faune domestique et Homme : autant de situations qui facilitent le franchissement d’espèce par un pathogène. Depuis le Covid, le système mondial d’alerte précoce pour les principales maladies animales transmissibles à l’humain, appelé GLEWS (pour Global Early Warning System) a ainsi été enrichi d’un volet sur les milieux sauvages.
Enfin, en 2023, l’OMS a mis en place le réseau international de surveillance des pathogènes (International Pathogen Surveillance Network, IPSN), qui vise à mieux partager les informations entre pays. Autres objectifs de l’ISPN : suivre l’évolution génétique des pathogènes, détecter l’émergence de nouveaux variants et évaluer rapidement leur transmissibilité et leur pathogénicité.
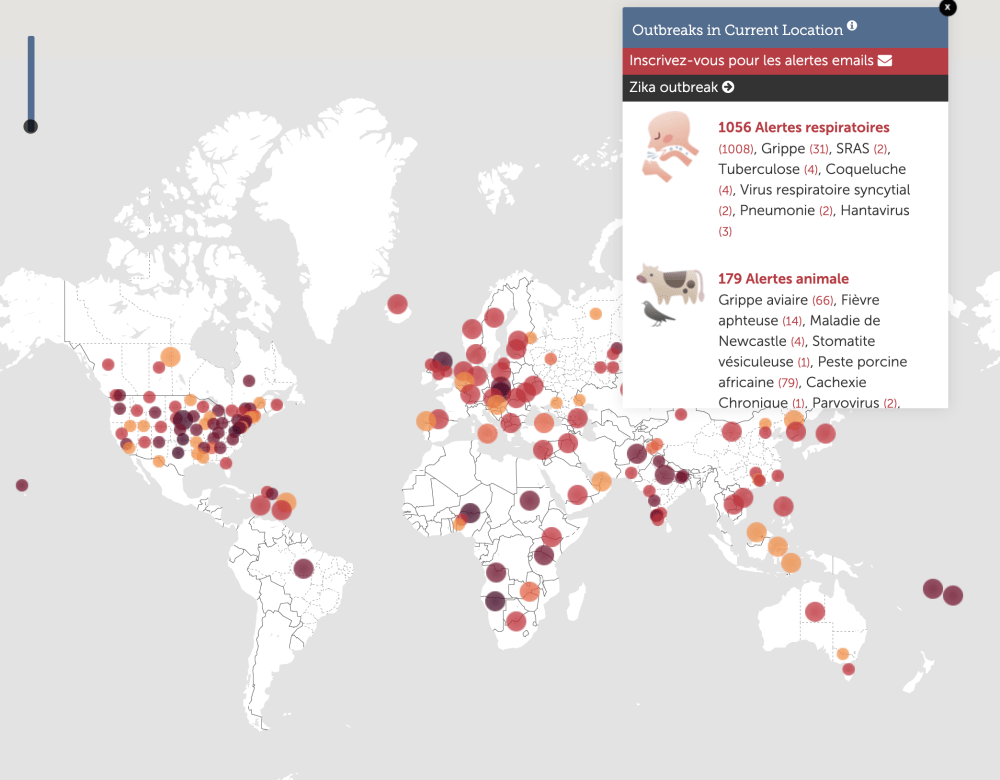
En temps réel, grâce aux réseaux sociaux
Des systèmes d’intelligence artificielle pour scanner un grand nombre de données en provenance des réseaux sociaux, des blogs, des requêtes sur internet ou des médias locaux : tel est l’outil, appelé Healthmap, que des chercheurs de l’université d’Harvard et de l’hôpital pour enfants de Boston ont mis au point dès 2006. En mars 2025, en une semaine, ce site répertoriait plus de 1056 alertes respiratoires dans le monde (grippe, pneumonie, tuberculose…) et 179 alertes animales (peste porcine africaine, grippe aviaire…) L’objectif : tenter de repérer en temps réel l’irruption d’un nouveau pathogène. « L’intégration du big data et des techniques d’IA pourrait jouer un rôle essentiel dans l’amélioration des modèles d’alerte précoce », affirment de fait des spécialistes dans un article paru fin 2024. Un constat sans doute plus valable encore dans les régions où la surveillance classique et les services de santé publique sont limités.
Les smartphones au secours du traçage
Le numérique jouera un rôle croissant dans la réponse aux pandémies, en particulier via les applications de « contact tracing ». Ces applications embarquées dans nos téléphones peuvent identifier et prévenir les personnes ayant été en contact avec un individu contagieux. Elles reposent sur la technologie Bluetooth, qui permet de savoir combien de temps deux smartphones ont été en contact, et à quelle distance. Depuis la pandémie de Covid, l’Europe planche d’ailleurs sur une technologie commune de traçage, compatible d’un pays à l’autre, comme le projet PEPP-PT (pour Pan European Privacy Preserving Proximity Tracing). Pour que ces applications soient efficaces, elles doivent être utilisées par un grand nombre d’individus. Selon les études publiées depuis le Covid, un taux d’adoption de 20 % permet déjà de freiner la diffusion du virus par rapport aux méthodes traditionnelles de traçage manuel par des enquêteurs. Mais attention, soulignent les chercheurs : l’efficacité de ces applications dépend aussi d’autres facteurs, comme le délai entre la notification d’un risque de contamination et la possibilité de réaliser un test. Revers de la médaille, ces applications présentent des risques pour la sécurité (cybercriminalité) et le respect de la vie privée (difficile de garantir l’anonymat si on combine plusieurs sources d’information), voire des risques de fichage ou d’espionnage. Il est donc essentiel de réfléchir en amont à l’encadrement de ces applications... et ne pas oublier qu’elles ne peuvent à elles seules freiner l’évolution d’une future pandémie !

L’enjeu nouveau de la ventilation
Durant la pandémie de Covid, la majorité des infections se sont produites en intérieur : chez soi, dans des bâtiments religieux, des maisons de retraite, des usines, des centres commerciaux, des écoles, des hôpitaux, des transports en commun… En effet, lorsqu’une personne infectée respire, elle rejette des particules infectieuses dans l’air, qui s’accumulent dans les espaces fermés. D’où l’importance de la ventilation, naturelle ou mécanique, qui permet de réduire leur concentration en renouvelant l’air par de l’air extérieur. En France, depuis 2023, de nouveaux textes réglementaires imposent aux établissements recevant du public de surveiller le taux de renouvellement de l’air. Toutefois, rares sont ces lieux à avoir réellement repensé leur aération depuis cette date.
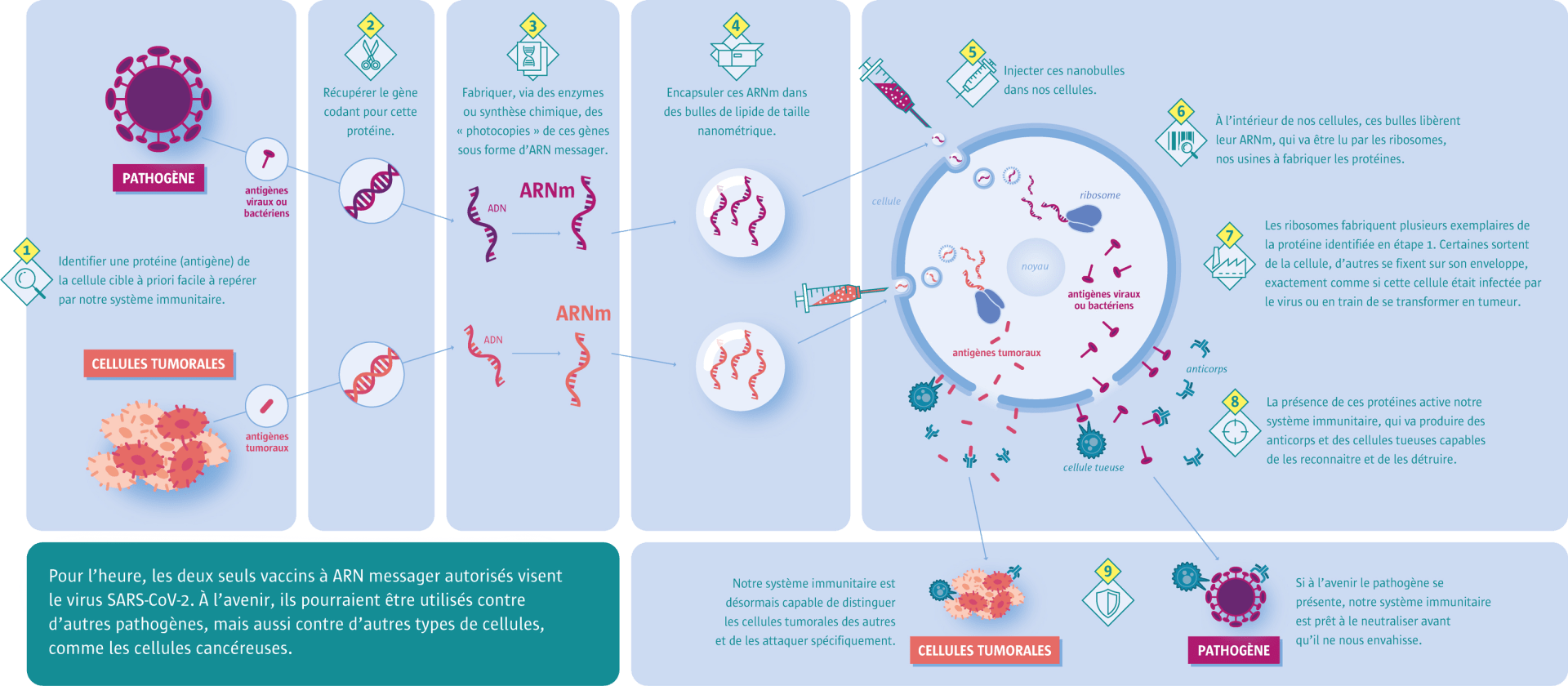
Un nouvel outil, les vaccins à ARNm
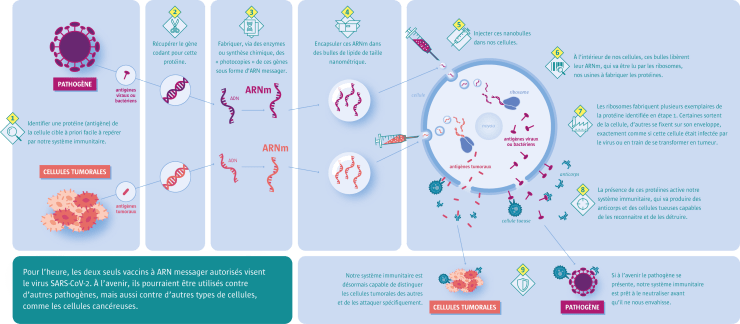
Une nouvelle technologie a fait ses preuves lors de la pandémie de Covid : les vaccins à ARN messager, qui présentent des avantages précieux en temps de pandémie. D’abord, leur fabrication est plus rapide et moins onéreuse que pour la plupart des technologies vaccinales antérieures : un bioréacteur de 5 litres peut fournir plus d’un milliard de doses par an à un coût unitaire inférieur à 1 dollar6. Mais surtout, il est possible de modifier très rapidement la recette pour l’adapter aux caractéristiques des nouveaux pathogènes. Ces vaccins resteront donc sans doute une contre-mesure centrale d’une prochaine pandémie.
Décentraliser la production de vaccins
En 2021, l’OMS a lancé un projet de centre de transfert de technologie pour les vaccins à ARN messager en Afrique du Sud. Il s’agit d’un centre de recherche, de production et de formation : les scientifiques des pays à revenus faibles ou intermédiaires peuvent se frotter à cette nouvelle technologie dans l’objectif de fabriquer ensuite leurs propres vaccins. Une quinzaine de pays en ont déjà bénéficié et plusieurs plateformes de production commencent à voir le jour en Afrique, en Amérique du Sud ou encore en Asie. De quoi aider à réparer l’une des grandes injustices observées durant la pandémie de Covid, lorsque les vaccins disponibles avaient été pour la plupart réservés par les pays riches.

Des stocks, d’accord,
mais aussi du personnel !
En France comme ailleurs, la crise du Covid a mis en évidence l’insuffisance quantitative et qualitative des stocks de médicaments (antiviraux, antibiotiques…) et des dispositifs médicaux (masques, respirateurs…) ainsi que notre dépendance à l’égard de fabricants étrangers, notamment chinois. De nombreux pays ont donc tâché d’y remédier. En France, c’est l’agence Santé publique France qui est désormais chargée de la gestion des stocks stratégiques, dans lesquels plus de 1000 références de produits sont aujourd’hui conservées, dont 1,4 milliard de masques (contre 100 millions au début de la pandémie de Covid). L’Espagne et l’Allemagne, qui ne disposaient pas de stock adapté en début de pandémie, ont également constitué des réserves de masques et autres équipements de protection individuelle. En complément de ces stocks nationaux, l’Europe a créé en 2020 une réserve médicale appelée RescUE, mobilisable 24 h/24 pour soutenir un État membre qui en aurait besoin. L’OMS possède également des stocks stratégiques à destination des pays pauvres, les échelles supranationales apparaissant particulièrement pertinentes pour grouper les achats. Toutefois, il ne suffit pas de faire des stocks : encore faut-il savoir utiliser ces contre-mesures au bon endroit, au bon moment, en identifiant par exemple les populations prioritaires. Ce qui n’a pas été une mince affaire durant le Covid ! Or la pandémie de 2020 a révélé une pénurie structurelle du personnel de santé.
La prévention primaire, la grande oubliée
Presque toutes les pandémies démarrent de la même manière, avec l’infection microbienne d’un animal sauvage. L’histoire tourne mal lorsque ce microbe se trouve en contact avec l’humain et s’y adapte. La contamination peut se faire directement par contact, dans l’environnement naturel ou sur un marché à animaux vivants, ou par un animal d’élevage qui joue le rôle « d’intermédiaire » entre l’hôte du virus et l’Homme. Dans le cas du SARS-CoV-2, si le réservoir animal a été identifié – la chauve-souris – ce n’est pas le cas de l’intermédiaire, même si la piste du pangolin a longtemps été retenue.
Dès lors, pourquoi ne pas éviter ces rencontres ? Tel est l’objectif de la prévention dite primaire. Plusieurs initiatives récentes visent précisément à prévenir de manière proactive l’émergence des maladies zoonotiques : création du groupe scientifique Preventing Pandemics at the Source (PPATS), initiative Prezode (pour Preventing ZOonotic Disease Emergence) qui rassemble 200 institutions, ou projet Nature for Health (N4H). Prévenir, mais comment ? En préservant la santé des écosystèmes et en maintenant une bonne « immunité des paysages » selon l’expression des spécialistes. Car on le sait désormais : moins une forêt est endommagée, plus riche est sa biodiversité et meilleure la santé de ses habitants. Or, qui dit meilleure santé, dit moins d’accumulation et de persistance de pathogènes dans la faune, ce qui limite in fine les transmissions aux humains. Des chercheurs ont ainsi découvert que lorsque des eucalyptus fleurissent en hiver dans une forêt, les chauve-souris sont en meilleure santé et ne transmettent pas le virus Hendra.
À l’inverse, la destruction des habitats, la pollution et le réchauffement climatique affaiblissent l’immunité des écosystèmes et favorisent la multiplication de microbes. Ces derniers peuvent provoquer des zoonoses (maladies ou infections transmissibles d’un animal vertébré à l’Homme) dès lors que les humains sont présents, via l’étalement urbain, les activités minières, la chasse, le commerce des espèces sauvages etc. C’est l’une des explications aux émergences de mpox, ou « variole du singe », ces dernières années.
« Les évènements d’émergence s’accélèrent en grande partie en raison des impacts humains sur la nature », pointent les chercheurs de Prezode, qui soulignent également que « le coût de la prévention est au moins 100 fois inférieur aux pertes générées par une pandémie ». Pourtant, la prévention primaire reste le parent pauvre des investissements. « Les financeurs préfèrent les projets aux impacts visibles. Or, nous, c’est l’absence d’épidémie que nous visons, donc un non-évènement. C’est là tout le problème de la recherche préventive… », déplore Raina Plowright, écologue américaine et coprésidente de la coalition PPATS.

Les pandémies ne concernent pas que les humains !
Sur la période 2020-mars 2025, 103 infections humaines et onze décès liés à la grippe aviaire H5N1 ont été recensés, la plupart aux États-Unis, suite à une exposition à des vaches laitières ou des volailles infectées par ce virus. Au-delà des animaux d’élevage, cette pandémie affecte surtout des espèces sauvages. Depuis 2022, des centaines de milliers d’oiseaux (grues cendrées, bernaches nonettes, pélicans frisés, fous de Bassan...), mais également de mammifères terrestres (renards, ratons laveurs…) ou aquatiques (phoques, lions de mer...) meurent de ce virus. S’il devenait transmissible entre humains, une nouvelle pandémie pourrait se produire, avertissent tous les experts.
Apprendre à vivre avec les microbes
Environ 200 espèces de virus et 1500 espèces de bactéries capables d’infecter l’humain sont aujourd’hui recensées. Une goutte d’eau, comparée au nombre total d’espèces de microbes sur Terre, qui pourrait dépasser mille milliards selon certaines modélisations. « On estime que 1,7 million de virus encore inconnus pourraient exister chez les hôtes mammifères et oiseaux, et que 631 000 à 827 000 d’entre eux pourraient infecter les humains », note l’écologue Clothilde Biard.
Non seulement les microbes sont bien plus nombreux que nous, mais ils s’adaptent aussi beaucoup plus vite à de nouvelles contraintes environnementales, grâce à des taux de mutations largement supérieurs aux nôtres. Autrement dit : chercher à les vaincre est perdu d’avance. « Il est temps de passer à une autre approche que celle de la guerre systématique contre les microbes », analyse Victoria Lee, historienne des sciences à l’université de l’Ohio. Admettre tout d’abord que la majorité des microbes nous sont utiles. Et apprendre à vivre avec les autres, tout en limitant au maximum leur risque de nuisance.
Au 19e siècle, pour lutter contre les épidémies de choléra, d’immenses chantiers de gestion de l’eau avaient été lancés, incluant l’évacuation et le traitement des eaux usées, ainsi que la construction de réseaux d’alimentation en eau potable. Un succès. Avec des microbes à transmission respiratoire, l’enjeu est ailleurs : il faut s’occuper de la qualité de l’air intérieur. Cela permettrait non seulement de limiter le risque de transmission virale mais aussi de réduire la concentration de polluants, responsable chaque année d’environ 28 000 nouveaux cas de pathologies et environ 20 000 décès en France…