Un bébé venu du froid
Pour la première fois en France, un bébé est né après vitrification d’un ovocyte. Cette technique de congélation ultra-rapide représente un nouvel espoir pour les femmes infertiles.
Lise Barnéoud - Publié le
Aya est né le 4 mars 2012, soit 36 semaines après la révision de la loi de bioéthique. L’équipe du professeur Wolf de l’hôpital Robert Debré (AP-HP) aura fait vite : à peine la technique de congélation d’ovocyte dite de vitrification était-elle autorisée en France, qu’elle était pratiquée au profit d’un jeune couple francilien. « Le jour de la tentative de fécondation in vitro, Monsieur a eu un blocage toute la journée, impossible de recueillir son sperme… Pendant ce temps-là, Madame subissait une ponction ovarienne. Pas question pour elle de perdre les ovocytes recueillis, qui ont une durée de vie d’une journée. La loi venait d’être votée, on a donc congelé le sperme et les ovocytes », a expliqué le médecin. Une première en France, mais pas dans le reste du monde, où cette technique de congélation est utilisée depuis près d’une décennie, permettant la naissance de plus d’un millier d’enfants.
Une congélation ultra-rapide
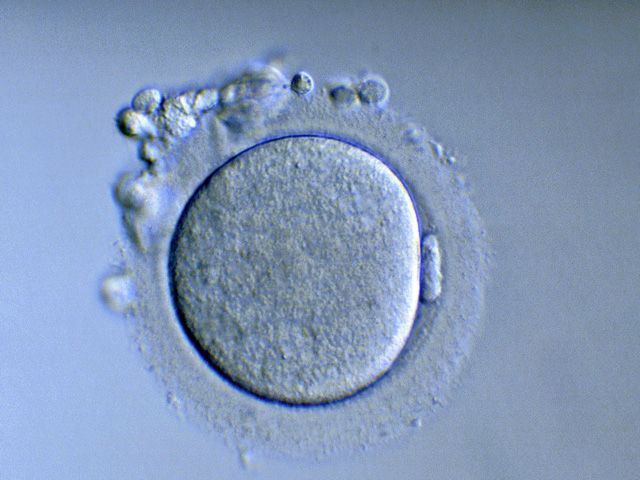
Longtemps, les gamètes féminins ont résisté aux tentatives de congélation. Ces grosses cellules contiennent beaucoup d’eau et présentent le désavantage de se trouver dans une phase cellulaire (métaphase II) rendant très vulnérable leur matériel génétique. Sous la barrière des 0°C, des cristaux se forment et endommagent l’intérieur des cellules et son ADN. L’avantage de la vitrification est précisément de limiter la formation de ces cristaux. Comment ? En utilisant de très fortes concentrations de cryoprotecteurs (glycérol, propanédiol…) et en faisant passer, en quelques secondes, la cellule à congeler de 37°C à -196°C. La décongélation de ces ovocytes se réalise par un réchauffement rapide et une réhydratation des cellules grâce à une solution contenant du saccharose.
Les réticences des législateurs français
Considérée comme une technique expérimentale, la vitrification est longtemps restée interdite en France, en vertu de la loi de bioéthique stipulant que « les embryons sur lesquels une recherche a été conduite ne peuvent être transférés à des fins de gestation ». Une position largement critiquée par les praticiens, qui considéraient disposer de suffisamment de recul pour ne plus assimiler cette technique à de la recherche. D’autant plus que la vitrification, qui consiste en un refroidissement beaucoup plus rapide que la technique classique de congélation, montre de meilleurs taux de survie des ovocytes après décongélation. Et donc plus de chances de démarrer une grossesse. Autant d’arguments qui ont fini par convaincre le législateur en 2011, lors de la révision de la loi de bioéthique. Une interrogation demeure toutefois : celle d’éventuelles conséquences à long terme de cette technique, qui nécessite notamment d’importantes concentrations de molécules dites cryoprotectrices dont on sait qu’elles peuvent modifier l’ADN des cellules.
Un intérêt majeur pour les femmes malades

L’intérêt de pouvoir congeler efficacement les gamètes féminins est double. D’abord, cela pourrait permettre de limiter ces encombrants stocks d’embryons congelés : au lieu de féconder tous les ovocytes ponctionnés puis de congeler les embryons non transférés, il est désormais possible de congeler uniquement les gamètes (ovocytes et spermatozoïdes) et de ne procéder à la fécondation qu’au moment opportun. Ce qui soulève moins de questions éthiques. L’autre intérêt majeur d’une congélation efficace des ovocytes concerne les femmes devant subir des traitements médicaux susceptibles d’altérer leur fertilité, comme les chimiothérapies. Jusqu’à présent, la seule solution pour préserver leur fertilité consistait à prélever un fragment d’ovaire pour le regreffer plus tard. Une solution qui peut certes permettre de restaurer la fertilité des femmes, mais qui présente aussi le risque d’une réintroduction de cellules cancéreuses. Un risque inexistant avec les ovocytes congelés. Enfin, l’autorisation de cette technique de congélation pourrait aussi permettre de lancer la filière du don d’ovocytes en France, une filière qui souffrait jusqu’à présent d’un important manque de donneuses.
Les risques de dérives…
Dans certains pays, une autre utilisation de cette technique a progressivement vu le jour : la conservation des ovocytes pour convenance personnelle. Des trentenaires sans projet parental immédiat font congeler leurs gamètes pour une utilisation future. Pour l’heure, on compte à peine une vingtaine de naissances après auto-congélation d’ovocytes chez des femmes de plus de 38 ans. Mais ce business est en pleine expansion et des dizaines de banques d’ovocytes font la promotion de cette « assurance fertilité » aux États-Unis, en Italie, au Canada ou en Espagne. Coût de la congélation des ovocytes : entre 8 et 10 000 euros. À cela s’ajoutent environ 400 euros par an de congélation et 4000 euros pour la décongélation. Un véritable business qui devrait toutefois être limité en France puisque seuls les établissements publics sont autorisés à utiliser cette technique.

