Immunothérapie : un nouveau marqueur prédictif de son efficacité en oncologie
Publié le - par le blob avec l’AFP

De petites structures autour des tumeurs jouent un rôle important dans la réponse immunitaire aux cancers et pourraient aider à prédire l’efficacité des traitement par immunothérapie, ont mis en évidence plusieurs équipes de chercheurs.
Les médicaments d’immunothérapie, qui cherchent à déclencher une réponse immunitaire du corps contre les cellules cancéreuses, ont bouleversé la prise en charge des cancers depuis quelques années. Mais ils ne sont souvent efficaces que chez une minorité de patients (25 % en moyenne), avec de fortes disparités d’un type de cancer à l’autre.
Identifier des marqueurs prédisant la réponse à ce type de traitements est donc un enjeu primordial, notamment pour éviter d’exposer inutilement des patients à leur toxicité.
Jusqu’à aujourd’hui, cette stratégie se focalisait essentiellement sur les lymphocytes T, les globules blancs chargés de reconnaître et d’attaquer les cellules infectées ou cancéreuses.
Mais trois études publiées simultanément mercredi dans la revue scientifique Nature concluent que des agrégats de cellules dans l’environnement immédiat des tumeurs, appelées structures lymphoïdes tertiaires (SLT), pourraient aussi être de bons marqueurs de l’efficacité de l’immunothérapie.
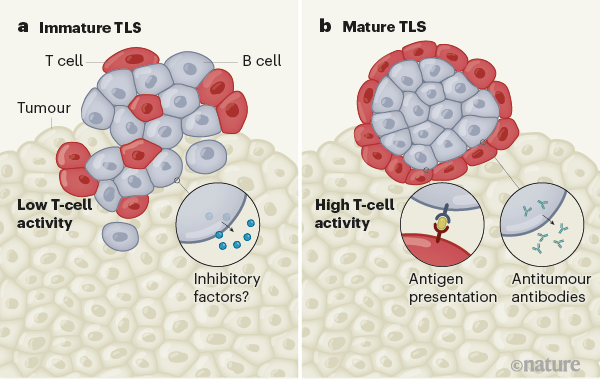
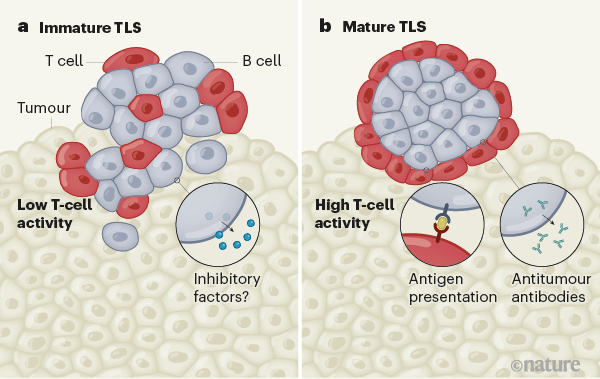
Ces agrégats de cellules, qui ne sont pas présents dans toutes les tumeurs, sont riches en lymphocytes B, les globules blancs qui produisent les anticorps.
Les structures lymphoïdes tertiaires fonctionnent comme « des usines ou des écoles » dans lesquelles les cellules immunitaires apprennent à reconnaître les cellules cancéreuses, a expliqué à l’AFP Wolf Fridman, professeur émérite d’immunologie à l’université de Paris, qui a co-dirigé la première de ces études.
En analysant 600 tumeurs de patients atteints de sarcome des tissus mous, les chercheurs ont en effet observé qu’une « réponse immunitaire antitumorale s’initiait » au sein de ces structures.
Cela montre que « les lymphocytes B pourraient jouer un rôle antitumoral », soulignent dans un communiqué l’Inserm, l’université de Paris et l’université de la Sorbonne, dont sont issus les chercheurs de l’équipe du Pr Fridman.
Le rôle clé des lymphocytes B
Ces résultats changent la perception du rôle des lymphocytes B dans l’immunothérapie, souligne Beth Helmink, chirurgienne oncologue au MD Anderson Cancer Center (université du Texas) et qui co-signe la deuxième étude.
« Nous avons mis en évidence que les lymphocytes B sont plus que de simples spectateurs et contribuent eux-mêmes, de façon significative, à la réponse immunitaire antitumorale », déclare-t-elle dans un communiqué publié par l’université.
Cette découverte constitue une surprise, car l’abondance de lymphocytes B est parfois vue comme un signe de mauvais pronostic chez les patients atteints d’un cancer.
Mais l’une des études montre que les patients présentant des tumeurs « immunologiquement riches », où les SLT sont très présents, « ont montré un taux de réponse élevé (50 %) à une immunothérapie : le pembrolizumab », ou Keytruda, du laboratoire américain Merck.
Ces résultats préliminaires – issus d'un essai clinique de phase 2 – « apportent un nouvel espoir pour le traitement des sarcomes des tissus mous », qui se développent dans les muscles, les tissus graisseux ou encore les vaisseaux sanguins et les nerfs, car ils sont « particulièrement résistants aux traitements classiques » et ne répondent à l'immunothérapie que dans 15% des cas, soulignent l'Inserm, l'université de Paris et la Sorbonne.
La deuxième étude, signée d'une équipe américaine, a permis d'étendre ces observations au mélanome et au cancer du rein.
Ces travaux « pourraient être utilisés pour améliorer l'efficacité de l'immunothérapie du cancer chez tous les patients », commente Lawrence Young, directeur du Cancer Research Centre de l'université de Warwick (Royaume-Uni), qui n'a pas pris part à ces recherches.
Les chercheurs ne savent pas encore pourquoi ces structures se forment dans certaines tumeurs et pas dans d'autres, ni quel est le rôle exact des lymphocytes B dans le succès de l'immunothérapie: sont-ils en première ligne pour produire des anticorps qui attaquent les cellules cancéreuses de façon efficace ou stimulent-ils l'action des lymphocytes T?
Mais dans un premier temps, ces résultats pourraient aider à choisir quels patients traiter par immunothérapie, « grâce à un simple test permettant d'identifier ceux ayant des tumeurs immunologiquement riches », notent les organismes de recherche français.
À terme, cette recherche permettrait à davantage de patients de bénéficier de l'immunothérapie, « en mettant au point un traitement qui augmente la formation des SLT », espère Goran Jonsson, professeur d'oncologie à l'université de Lund (Suède), co-auteur de la troisième étude parue hier dans Nature.