Vaccin contre le Covid-19 : trop vite, trop haut, trop fort ?
Publié le - par Le Blob.fr, avec l'AFP
C'est une compétition planétaire, rapide comme aucune autre : dans la course au vaccin contre le Covid-19, l'essentiel n'est pas de participer mais d'être le premier car les enjeux financiers sont énormes. Mais attention aux effets d'annonce, aux espoirs déçus et aux problèmes de sécurité.
Combien de vaccins ?
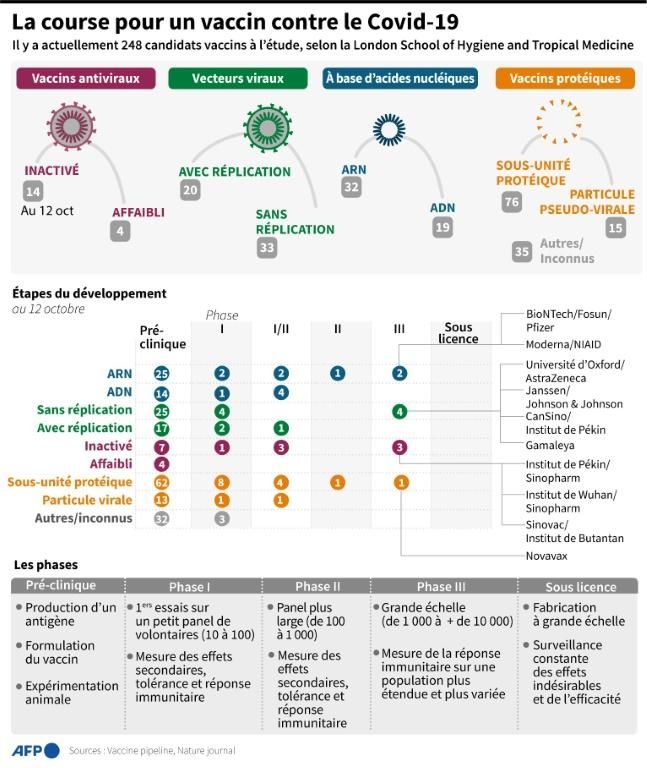
Dans son dernier point daté du 2 octobre, l'OMS recense 42 « candidats vaccins » évalués dans des essais cliniques sur l'homme à travers le monde (contre 11 à la mi-juin).
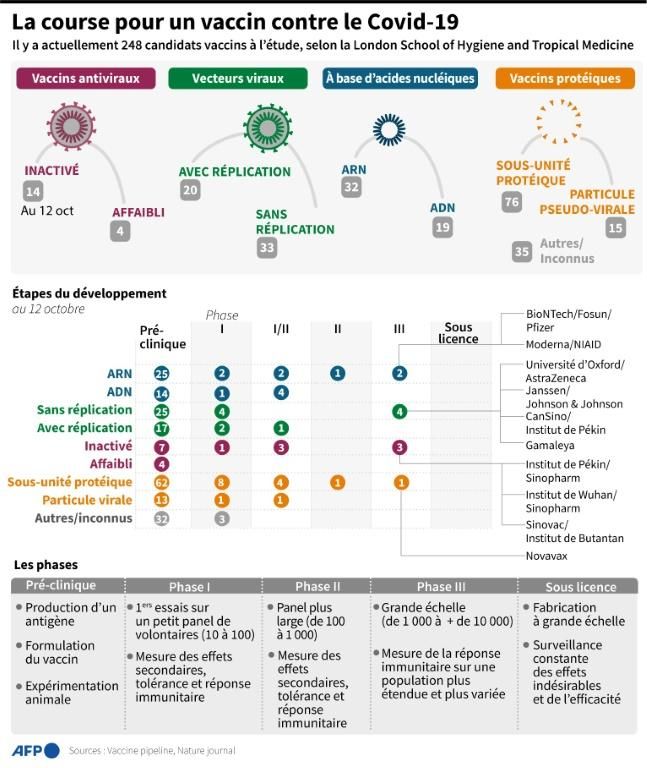
Dix en sont au stade le plus avancé, la phase 3, où l'efficacité du vaccin est mesurée à grande échelle, sur des dizaines de milliers de volontaires répartis dans plusieurs continents. Parmi eux, celui de la société américaine Moderna, de l'alliance germano-américaine BioNTech/Pfizer, de plusieurs laboratoires chinois, un projet européen mené par l'Université d'Oxford (en coopération avec la société AstraZeneca) ou encore le vaccin Spoutnik V, développé par la Russie et son institut de recherche Gamaleïa.
Les autres en sont encore à la phase 1 (qui vise avant tout à évaluer la sécurité du produit) ou à la phase 2 (où on explore déjà la question de l'efficacité). Outre les essais déjà entamés, l'OMS comptabilise 151 projets de candidats vaccins en phase pré-clinique d'élaboration.
Quelles techniques ?
Il existe différentes approches, basées soit sur des catégories de vaccins éprouvées soit sur des techniques plus innovantes. Certaines équipes travaillent sur des types de vaccins classiques qui utilisent un virus « tué »: ce sont les vaccins « inactivés » (comme ceux des Chinois Sinovac et Sinopharm).
Il y a également des vaccins dits « sous-unitaires », à base de protéines (des antigènes) qui déclenchent une réponse immunitaire, sans virus. D'autres vaccins, dits « à vecteur viral », sont plus innovants : on utilise comme support un autre virus qu'on transforme et adapte pour combattre le Covid-19. C'est la technique choisie par l'université d'Oxford et les Russes, qui utilisent des adénovirus (famille de virus très courants). Enfin, d'autres projets novateurs sont basés sur des vaccins « à ADN » ou « à ARN », des produits expérimentaux utilisant des morceaux de matériel génétique modifié. C'est le cas de ceux de Moderna et de BioNTech/Pfizer.
« Plus on a de candidats avec des techniques différentes, plus on a de chances d'aboutir à un vaccin qui marche et est bien toléré », a expliqué Daniel Floret, vice-président de la Commission technique des vaccinations de la Haute autorité de santé (HAS) française.
Quels résultats ?
Pour l'instant, seuls des résultats préliminaires (phases 1 et/ou 2) ont été publiés dans des revues scientifiques. Les derniers en date, parus le 4 septembre dans la revue The Lancet, sont celui du vaccin russe. D'autres étaient sortis cet été, concernant les vaccins de l'université d'Oxford, du Chinois CanSino ou de Moderna. Globalement, ces résultats sont jugés encourageants et montrent que les vaccins en question provoquent une bonne réponse immunitaire. Pour autant, il est beaucoup trop tôt pour en tirer des conclusions.
Pour être fixé, « il faut que les essais de phase 3 aillent à leur terme et qu'on ne base pas l'analyse sur des résultats intermédiaires, aussi bien sur les questions de tolérance que d'efficacité », dit l'immunologiste Alain Fischer. C'est d'autant plus vrai que de nombreuses inconnues planent sur les mécanismes d'immunité contre le Covid-19, avec quelques cas de réinfection qui commencent à être signalés.

Toujours plus vite ?
Partout dans le monde, les procédures ont été accélérées de façon inédite. Et une bataille à distance oppose la Chine, les Etats-Unis de Donald Trump et la Russie de Vladimir Poutine. Début août, Vladimir Poutine avait claironné que son pays avait développé le premier vaccin contre le Covid-19, avant même la publication des résultats préliminaires et l'entrée dans la phase 3. Donald Trump, lui, espérait qu'un vaccin soit autorisé avant l'élection présidentielle américaine du 3 novembre. Mais début octobre, l'Agence américaine des médicaments (FDA) a fixé des critères de durée des essais qui rendent matériellement improbable une conclusion dans les prochaines semaines. Cela a agréablement surpris les plus critiques des experts, qui pensaient que la FDA plierait l'échine. Du point de vue économique, des levées de fonds internationales ont été lancées par les Etats et de grosses fondations. Cela permet aux entreprises de mettre en place le processus industriel de fabrication de leur vaccin en même temps qu'elles travaillent à son élaboration, deux étapes d'habitude distinctes. « Ce qui est différent avec les vaccins contre le Covid-19, c'est que les délais de développement et d'approbation potentielle sont bien plus rapides à cause de l'urgence de santé publique », explique l'Agence européenne du médicament (EMA) sur son site internet. Vitesse contre sécurité?
« Les exigences de sécurité pour les vaccins contre le Covid-19 sont les mêmes que pour les autres et ne seront pas abaissées en raison de la pandémie », assure l'EMA. Car aller trop vite dans les essais cliniques « peut poser problème » en terme de sécurité, souligne Daniel Floret. « Tout le monde souhaite qu'un vaccin soit disponible dans de bonnes conditions le plus vite possible, mais on ne doit pas confondre vitesse et précipitation: il faut se donner le temps d'une analyse complète, rigoureuse et transparente », insiste le Pr Fischer.
Deux essais de phase 3 ont été mis en pause ces dernières semaines pour des raisons de sécurité. Début septembre, celui d'Oxford/AstraZeneca a été interrompu en raison d'une maladie inexpliquée chez un participant. Il a repris après quelques jours au Royaume-Uni et dans d'autres pays, mais pas aux Etats-Unis. Lundi, le groupe pharmaceutique Johnson & Johnson a à son tour annoncé la suspension de son essai, là encore « en raison d'une maladie inexpliquée ».
Dans les deux cas, l'essai a été suspendu pour vérifier si ces maladies étaient liées au vaccin ou à autre chose. C'est pourquoi ces interruptions ne doivent pas être vues comme une mauvaise nouvelle, mais au contraire comme un point rassurant, selon les experts. « Cela montre que le processus de surveillance de la sécurité des participants fonctionne bien, ce qui est un motif de confiance », juge le Pr Stephen Evans (London School of Hygiene & Tropical Medicine), cité par l'organisme britannique Science Media Centre (SMC). Pour concilier vitesse et sécurité, l'EMA a mis sur pieds une procédure accélérée : elle lui permet d'examiner les données de sécurité et d'efficacité des vaccins au fur et à mesure de leur parution, avant même qu'une demande formelle d'autorisation soit déposée par le fabricant. Deux projets de vaccin sont soumis à cet « examen continu » depuis début octobre, ceux d'Oxford/AstraZeneca et de BioNTech/Pfizer. Moderna espère devenir bientôt le troisième.
À quand un vaccin ?
« On ne sait pas si des vaccins contre le Covid-19 seront approuvés et combien de temps cela prendra, car il est difficile de prévoir un calendrier », avance prudemment l'EMA. Mais certaines entreprises pharmaceutiques, qui ont un intérêt économique à le dire, jurent que c'est possible avant la fin 2020. « Je pense que là, oui, on va un peu trop vite », a commenté lundi sur la chaîne LCI l'épidémiologiste Arnaud Fontanet, membre du Conseil scientifique qui guide le gouvernement français. « Il y a les autorisations réglementaires, la production, tout ça qui doit suivre. Donc deuxième semestre 2021, pour moi, au mieux », a-t-il dit.
Début septembre, l'OMS avait indiqué ne pas s'attendre à une vaccination généralisée contre le Covid-19 avant la mi-2021. « Si on y arrive à cette échéance, ce sera déjà un sacré prodige », alors que cela prend d'habitude plusieurs années, renchérit Daniel Floret. Et dans le pire des scénarios, il reste possible qu'on n'arrive jamais à mettre un vaccin au point.
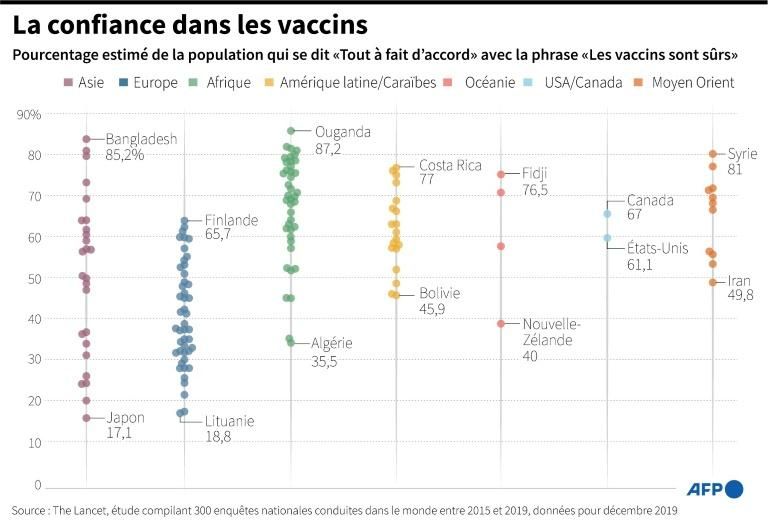
Quel vaccin contre la défiance ?
Même si les recherches aboutissent à plus ou moins longue échéance, il restera une ultime question, de taille : les gens accepteront-ils de se faire vacciner, dans un contexte de défiance grandissante?
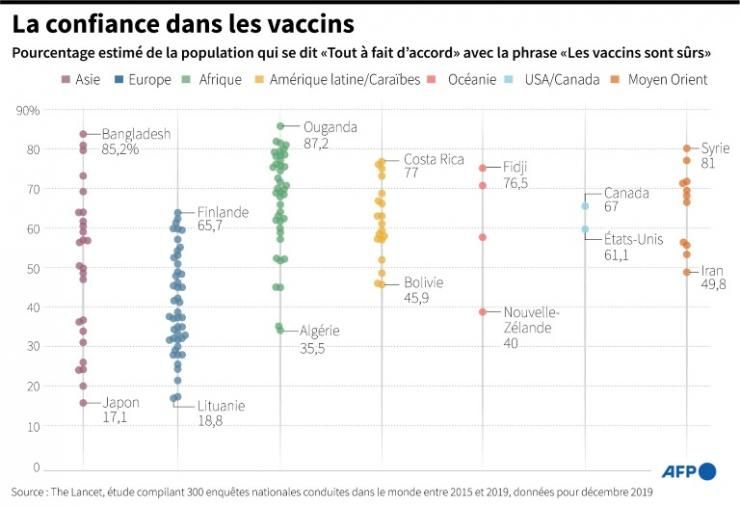
Selon une étude parue mercredi dans la revue britannique Royal Society Open Science, une part non négligeable de la population de certains pays croit à des théories complotistes sur le Covid-19, qui augmentent la méfiance envers la vaccination. Par exemple, la fausse affirmation selon laquelle la pandémie « fait partie d'un plan pour imposer la vaccination mondiale » est jugée fiable par 22% des Mexicains sondés pour cette étude. Ces fausses théories sont propagées sur les réseaux sociaux. « Les gouvernements et les sociétés de technologie devraient chercher le moyen d'améliorer l'éducation aux médias numériques dans la population. Sinon, développer un vaccin pourrait ne pas être suffisant », a commenté l'un des auteurs de cette étude, Sander van der Linden, chercheur en psychologie sociale à l'université de Cambridge (Angleterre).