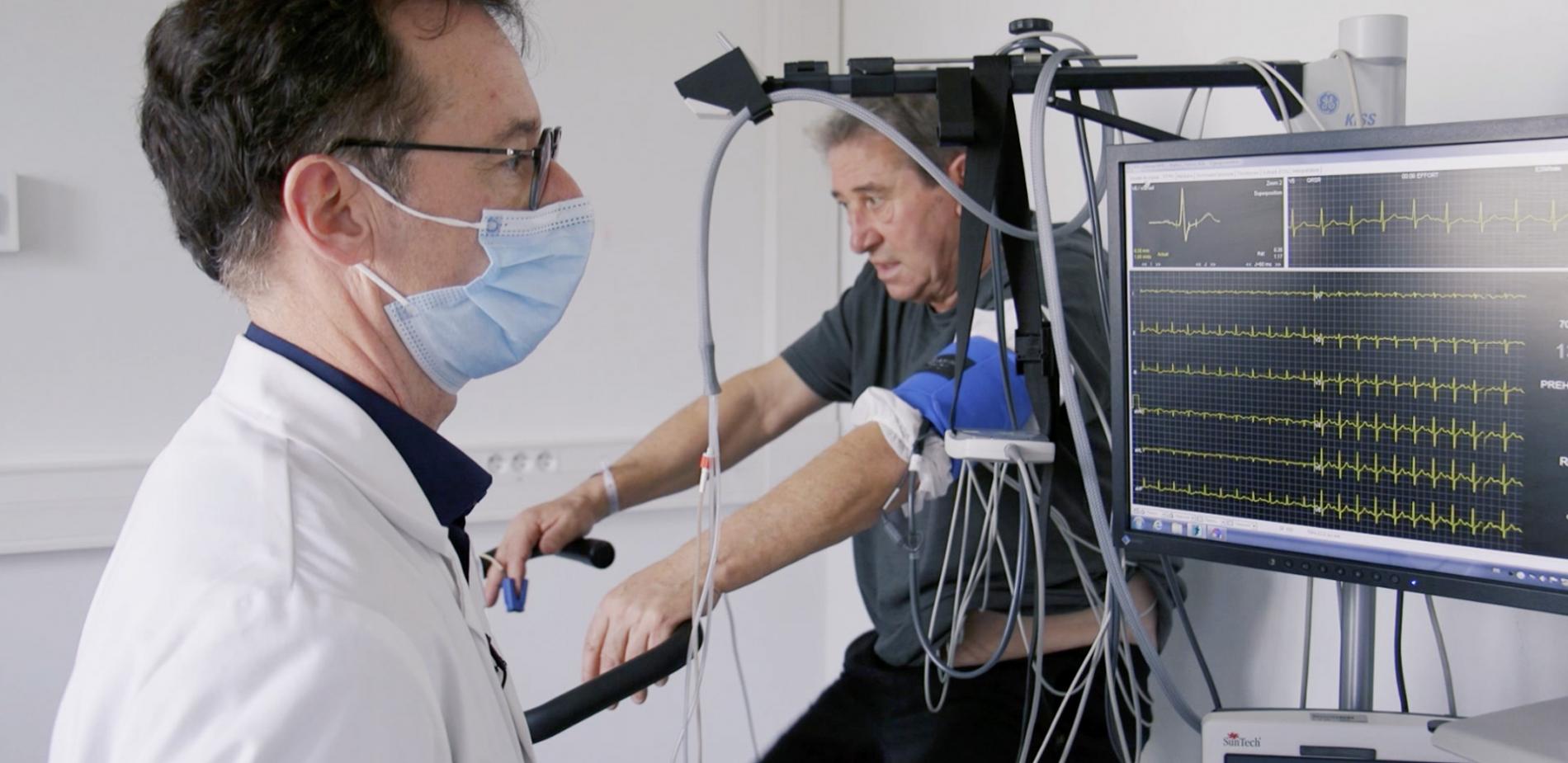
Guérir de la Covid sans toutefois se rétablir, c'est le paradoxe de Francis, 62 ans. Cet actif consulte le docteur Nicolas Barizien pour atténuer de nombreux maux apparus ou accentués depuis qu'il est tombé malade. - Qu'est-ce qu'il vous reste comme symptômes ? - La respiration - Donc c'est quoi ? Un essoufflement ? - Un essoufflement oui Le docteur Nicolas Barizien a bâti tout un protocole de dépistage et de soins pour ces nombreuses personnes atteintes de symptômes similaires regroupés sous le nom de « Covid long ». Après un entretien avec un psychologue et un nutritionniste, il évalue leurs capacités physiques et les soumet à un test d'effort qui souvent décèle des dysfonctionnements imperceptibles. - Il y a une bonne régularité. Par contre, on voit qu'il y a une ventilation qui est anormalement élevée pour l'effort demandé. Ainsi, quatre mois après voir contracté la Covid-19, Francis souffre encore d'hyperventilation. - Un syndrome d'hyperventilation, c'est une ventilation qui est superficielle, pas assez profonde, inefficace et qui va, la plupart du temps, donner ce qu'on appelle une hypocapnie, c'est-à-dire un taux de co2 trop bas dans le sang, qui va provoquer plein de symptômes : malaises, mal à la tête, fourmis dans les mains, sensation de fatigue, donc déjà une grande partie de ce dont se plaignent les patients. Chez certains patients c'est la respiration, chez d'autres c'est la fréquence cardiaque trop rapide au repos, ou pas suffisamment soutenue à l'effort. La bonne nouvelle, c'est que 3 patients sur 4 guérissent après une rééducation de 2 à 4 mois. La moins bonne, c'est que les chercheurs ne comprennent pas pourquoi et comment le corps se dérègle. - On ne trouve pas un organe qui est lésé, mais on se rend bien compte que la régulation de ce qu'on appelle le système nerveux autonome, qui s'occupe de faire battre le coeur à des vitesses différentes, de digérer et de respirer à des vitesses différentes, est perturbé. C'est une piste très probable parce que, dans la médecine du sport, un sportif qui va faire un surentraînement va avoir ce système nerveux autonome perturbé ; il va avoir des symptômes qui m'ont fait penser aux symptômes du Covid. Cette perturbation du système nerveux autonome s'appelle la dysautonomie. Elle semble provoquer une fatigue intense chez certains « Covid long » mais cela reste une hypothèse. Le problème de la dysautonomie, c'est qu'elle est difficile à mettre en évidence. On n'a pas aujourd'hui un examen simple qui dise : "oui il y a dysautonomie" ou pas et si oui, quelle est son importance. Faute de mesures, difficile d'étudier plus en profondeur ce phénomène, et donc de développer de nouveaux remèdes. Par contre, la compréhension du mécanisme de la perte d'odorat souvent rapporté lors d'un « Covid long » a progressé. Le docteur Jérôme Lechien a participé à une étude publiée cet été qui met en évidence une inflammation anormale du nerf et du bulbe olfactif, la région du cerveau qui perçoit les odeurs. - Les patients qui ont une perte d'odorat ont souvent une atteinte des cellules autour des neurones, qui vont prendre une ou deux semaines pour se régénérer. Il y a 5% des patients qui, au bout de six mois, n'ont pas récupéré l'odorat. On pense que chez ces patients, les neurones sont probablement atteints mais c'est une hypothèse et on a beaucoup de difficultés à la confirmer parce que la seule façon réellement de la confirmer c'est de faire une autopsie. En ce qui concerne les raisons de cette perte d'odorat anormalement longue, le chercheur a sa théorie. - On pense qu'il y a des mécanismes, des phénomènes auto immuns : le virus induit dans le corps du patient une sorte d'auto immunité, c'est-à-dire qu'il retourne le système immunitaire contre le corps du patient, et donc on pense que ça, c'est un mécanisme qui peut expliquer certains « Covid long ». Ses collègues belges étudient actuellement cette piste dans le cadre des travaux d'une organisation internationale d'ORL dont il est référent. En ce moment, il coordonne cinq grandes études sur la perte d'odorat liées à la Covid. Un travail prolifique possible grâce au collectif. - La fédération mondiale des jeunes ORL regroupe des jeunes ORL qui sont très motivés à travers le monde et qui ne sont pas en concurrence les uns avec les autres. Et donc ce qui se passe, c'est qu'on a tendance à travailler plus facilement ensemble d'une façon beaucoup plus dynamique. Ils ont notamment participé à la reconnaissance auprès de l'organisation mondiale de la santé de la perte d'odorat comme un signe du Covid-19. Aujourd'hui, une cinquantaine de groupes de symptômes ont été identifiés où se dégagent trois grands maux : la fatigue, les anomalies cardio-thoraciques et des troubles neurologiques. Le professeur Dominique Salmon-Ceron qui accueille depuis mai dernier des patients atteints de « Covid long » cherche également à analyser les différentes répercussions de cette maladie. - Quand vous commencez dans un champ inconnu, la première chose est de le décrire. Ce n'est pas la peine tout de suite de l'expliquer. Il faut déjà se rendre compte de sa réalité. On a pu décrire les patients qui venaient à l'hôpital les plus sévères. Et il y a vraisemblablement tout un tas d'autres patients qui ont fait des Covid en ville et qui restent encore un peu fatigués, qui toussent ou ont des troubles de l'odorat. Donc l'étape actuelle, maintenant, c'est de voir ce qu'il se passe à l'échelon de la population. Cependant, cette étude nommée Cocolet qui doit suivre et analyser la maladie sur le long cours de 1000 patients ne démarre pas faute de financement. Alors le professeur Salmon-Ceron poursuit ses recherches comme elle peut. - Peut-être qu'il faudrait doser les cytokines digestives, tester les sécrétions de quelque chose au moment des repas. C'est quand même intéressant le fait que les repas soient un facteur déclenchant. Il faudrait qu'on cherche sur Paris qui peut s'occuper de ça. Un système D qui ralentit la collecte et le croisement des données biologiques. Malgré ces difficultés, certaines pistes s'affinent. - On a trouvé que, chez certains patients, le virus persistait jusqu'à six mois. Donc ça, c'est une piste importante de se dire que, peut-être, des traces de virus persistent et irritent l'organisme. On a trouvé aussi que beaucoup de patients qui ont des signes de « Covid long » sont allergiques, Donc il y a probablement une réponse immunitaire qui n'est pas la réponse standard. Sans origine biologique bien identifiée, difficile d'apporter une bonne thérapie qui soigne et non pas seulement soulage. D'autant plus que face à cette incertitude, les chercheurs doivent aussi composer avec l'anxiété des malades qui, parfois, entretiennent les symptômes. - En même temps qu'on cherche sur le plan somatique, les patients sont explorés sur le plan de l'anxiété, de la dépression, du stress post traumatique. Et d'ailleurs ils sont anxieux à juste titre et donc acceptent très volontiers cette exploration. Ça leur fait beaucoup de bien. Or, aider les médecins, les chercheurs, à gérer au mieux tous les champs de cette maladie, c'est le but du docteur Viet-Thi Tran. Avec son équipe, il développe un outil de mesure de l'ensemble des symptômes du « Covid long » sur la qualité de vie des patients. Pour cela, ils ont interrogé 600 d'entre eux. - Notre idée c'était de dire il faut partir de l'expérience vécue par les patients pour savoir ce qu'il faut mesurer dans le « Covid long » et donc c'est pour ça que nous avons demandé aux patients de raconter en textes libres précisément l'ensemble des symptômes qu'ils avaient, les facteurs qui déclenchaient ces symptômes, les facteurs qui les calmaient. Après cette description, ils leur ont demandé d'évaluer leur effet négatif sur leur quotidien. Croiser ces données permet de définir des mesures précises de prise en charge. - On a posé très simplement aux gens une question : "Est-ce que vous pourriez vivre avec la même quantité de symptômes et la même sévérité des symptômes tout au long de votre vie ?" Et les gens ont répondu soit oui soit non. Et cette question nous permet en particulier de définir des seuils. Si jamais on voit un patient qui a plus de 15 symptômes, 10 symptômes, 7 symptômes, alors attention, c'est quelqu'un qui va avoir du mal à supporter sa maladie et une intervention est nécessaire. Cette mesure globale du « Covid long » prend la forme d'un questionnaire. À présent, ces chercheurs l'évaluent face à 1000 participants afin d'en vérifier sa pertinence c'est-à-dire valider le fait qu'ils mesurent bien le « Covid long » et non un autre phénomène, s'assurer de sa fiabilité en s'assurant que deux patients aux maux semblables obtiennent des résultats cohérents, et vérifier que si la maladie n'évolue pas, le score affiché non plus. - La première finalité c'est de pouvoir suivre l'évolution de leurs patients au cours du temps à la fois en regardant les symptômes qu'ils ont et l'impact de ses symptômes sur leur maladie. La deuxième finalité c'est d'être utilisé également en recherche clinique. Par exemple, si demain on se dit qu'il y a des thérapeutiques qui pourraient être intéressantes dans le « Covid long », il va falloir être capable de voir si justement ces thérapeutiques permettent de réduire le nombre de symptômes et d'améliorer la qualité de vie des gens. Et le défi est de taille : en octobre dernier, une université britannique a estimé qu'environ 5% des personnes infectées par la Covid développerait une forme longue de cette maladie. Alors avec plus de 3,4 millions de Français ayant officiellement contracté ce virus, ils seraient 170.000 à souffrir de ses répercussions sur le long terme, soit plus que le nombre d'habitants à Grenoble. Une statistique inquiétante pour le Docteur Benjamin Davido, un des premiers infectiologues à avoir informé ses collègues sur la réalité de cette maladie. - Si une fraction d'individus, même si c'est moins de 5%, nécessite un parcours de soins fléché avec de la rééducation pour une maladie post-infectieuse, ça veut dire qu'il faut pas minimiser cette maladie, qu'on résume souvent à une maladie qui est plus bénigne que mortelle, ce qu'une réalité dans les faits, mais dont on ne compte pas cette fraction d'individus jeunes qui va perdre la santé dans sa définition de l'OMS, c'est à dire un état de bien-être physique et mental. Et bien c'est un énorme coût sociétal. Pourtant de nombreux médecins ignorent encore trop souvent la multiplicité des formes que peut prendre le « Covid long » et faute d'un examen pouvant certifier qu'une personne a bien contracté la maladie, il faut des définitions communes. - Aujourd'hui un véritable enjeu de travailler ensemble, pour pouvoir faire des publications de qualité, pour pouvoir avancer sur la cause exacte, pour pouvoir mieux discerner les groupes à risque et puis peut-être justement ensuite avancer sur la recherche d'éventuelles thérapeutiques. Il n'existe toujours pas de remède pour soigner le « Covid long ». Près d'un an après son apparition, la Haute autorité de santé vient de publier ses premières recommandations sur cette nouvelle maladie. L'autorité scientifique française reconnaît ainsi son existence, préconise des soins et permet de coordonner la recherche.