La technologie au temps du coronavirus
Si le respect des gestes barrières et l’éventualité d’un vaccin arriveront sans doute à bout de l’épidémie, de nombreuses innovations technologiques ont été mobilisées pour lutter contre le coronavirus ou faciliter la vie des patients et des soignants durant la crise sanitaire. Tour d’horizon des technologies qui ont émergé au fil des semaines, et qui ont parfois posé question.
LeBlob.fr - Publié le , mis à jour le
Du low-tech au high-tech
De nombreuses technologies ont été mises en lumière durant la fulgurante épidémie de Covid-19, notamment à partir de la période de confinement qui a débuté mi-mars en France. Ce sont d’abord des technologies très simples – voire low-tech –, déjà largement utilisées dans le milieu hospitalier, qui ont été mises en œuvre : des masques (chirurgicaux, FFP2…), du gel hydroalcoolique, du savon. D’une sophistication supérieure, les respirateurs ont occupé une place prépondérante dans l’assistance des malades, notamment au pic de l’épidémie où, dans bien des pays, ces équipements ont manqué. Très vite, les fablabs du monde entier se sont mobilisés pour proposer leurs services. À leur tour, certains industriels ont redirigé leur production vers la fabrication de masques ou de respirateurs. Puis les innovations les plus diverses ont fait leur apparition. Des intelligences artificielles au service de la modélisation ou la création d’un vaccin, des robots à foison – dont l’utilité véritable est toutefois sujette à discussion –, et enfin des applications numériques, dont l’intérêt et le risque font toujours débat.
Didier Pittet, l’inventeur du gel hydroalcoolique
Au début des années 90, Didier Pittet travaille à l’hôpital universitaire de Genève, en Suisse. Infectiologue et épidémiologiste, il s’intéresse aux maladies nosocomiales, contractées au sein même des établissements de santé, et aux moyens d’éviter leur propagation. Il cherche alors une alternative plus rapide et plus simple au lavage des mains, geste que le personnel soignant doit réaliser jusqu’à vingt fois par jour. Avec l’aide de William Griffiths, pharmacien aux hôpitaux de Genève et spécialiste des solutions alcoolisées, Didier Pittet invente et popularise le gel antibactérien au sein des hôpitaux. Après la publication de ses études dans la revue médicale The Lancet, en 2000, l’usage de la solution hydroalcoolique se généralise. Il fait don du brevet à l’OMS, sa solution hydroalcoolique pouvant ainsi être fabriquée localement et à moindre coût dans le monde entier. Selon les calculs de l’épidémiologiste, s’il recevait 0,1 centime par flacon vendu, ses recettes s’élèveraient à 1,7 milliard de francs suisses par an. Une fortune à laquelle il a renoncé pour le bien de tous.
« Makers » : une mobilisation sans précédent !
Du simple particulier propriétaire d’une imprimante 3D aux fablabs disposant d’équipements sophistiqués, la communauté des « makers » s’est mobilisée dès le début du confinement. Inspirés par des initiatives prises en Italie et par le constructeur d’imprimantes tchèque Prusa (qui a publié en open source dès le 19 mars des plans 3D), les makers français ont commencé début avril à fabriquer 24 heures sur 24 des visières anti-projection destinées principalement au personnel médical. Résultat : le site Visière solidaire, créé pour l’occasion, recensait à la mi-mai la fabrication et la distribution de 676 000 visières sur tout le territoire. La plateforme Covid 3D (aujourd’hui fermée), en ligne dès le 13 avril pour mettre en relation les professionnels de santé et les fabricants, a quant à elle annoncé la distribution de près de 200 000 visières. Derrière ces chiffres impressionnants, se cache une mobilisation de milliers de makers bénévoles et d’une centaine de fablabs qui ont su collaborer en un temps record pour s’échanger les informations, faire évoluer les modèles en fonction des retours du personnel de santé, et créer ou s’intégrer dans des réseaux de distribution. Si les visières anti-projection ont été le produit phare de l’impression 3D, d’autres objets ont été produits comme des valves, des adaptateurs pour des respirateurs, des masques ou des lunettes de protection… mais en quantité marginale. Un élan qui s’est en partie achevé le 11 mai avec la reprise de l’activité en France, les bénévoles reprenant leur activité. Le gouvernement publiait quant à lui fin avril une directive (modifiée le 12 mai) donnant à penser que la fabrication de visières par des bénévoles pouvait désormais être assimilée à de la concurrence déloyale et du travail déguisé, et que les produits devaient répondre désormais à des normes plus élevées et être homologués. Depuis le déconfinement, certains fablabs comme celui de la Cité des sciences ont, eux, réorienté leur production vers la conception et la fabrication d’autres produits, à l’instar de crochets pour l’ouverture des portes, destinés aux soignants et au personnel du musée.
1 imprimante, 40 jours, 650 visières
Détenteur d’une imprimante 3D bas de gamme (les modèles premiers prix tournent autour de 150 €, les consommables – des bobines de filament plastique – coûtent environ 30 €), Frédéric Deslias (photo) a rejoint début avril le réseau Visière solidaire. Après avoir déménagé son imprimante dans une cave commune de sa résidence de Pantin et mobilisé quelques voisins, la production de visières a été lancée. La machine a tourné à plein régime, jour et nuit, et 650 visières ont été fabriquées du 3 avril au 11 mai et livrées en Seine–Saint-Denis à des personnels exposés : soignants, Ehpads, commerces de proximité… Depuis le 11 mai, Frédéric continue sa production mais à la demande et au cas par cas : 50 visières ont été livrées jeudi 21 mai à un centre de santé.

Le tableau de ces makers ne serait pas complet sans mentionner les milliers, voire millions de bénévoles, et d’ateliers équipés de machines à coudre qui ont confectionné masques et surblouses en quantité industrielle, et souvent gratuitement.
En Ile-de-France, l'AP-HP fait elle aussi partie de la communauté des makers. Près de 60 imprimantes 3D, qui fabriquaient initialement du matériel de protection pour soignants et malades, ont été installées en plein confinement à l’hôpital Cochin, à Paris. Une armada - la plus grande structure 3D hospitalière au monde - qui, désormais, trouve de nouveaux débouchés...

L’industrie se recycle
Personnel confiné, chaînes d’approvisionnement rompues… le 14 mars, nombre d’entreprises se retrouvent brutalement à l’arrêt. Certaines, dans des secteurs aussi cruciaux que l’industrie alimentaire ou celle du médicament, tentent de maintenir leur production pendant que d’autres, par solidarité, adaptent leurs savoir-faire aux urgences du moment. Ainsi, le groupe LVMH annonce dès le 16 mars que ses unités de production de parfums Dior, Guerlain et Givenchy se reconvertissent dans le gel hydroalcoolique avec l’objectif d’en produire 12 tonnes par semaine. L’initiative fait des émules et d’autres grands groupes français (les sucriers Tereos et Cristal Union, L’Oréal, Pernod-Ricard, Boiron…) réorientent aussi leur production. Un « effort de guerre » destiné à fournir les « munitions » indispensables à la lutte contre la pandémie : du gel, mais aussi des masques, des surblouses pour les soignants et des respirateurs. Les actions de solidarité se multiplient sur l’ensemble du territoire et des collaborations réunissant industriels, chercheurs, écoles s’instaurent pour concevoir ou adapter dans l’urgence des produits manufacturés. Le CNRS et l’entreprise Erode, spécialisée dans la fabrication d’accessoires métalliques ornementaux, se lancent dans la production de visières de protection. En 17 jours, un masque de snorkeling intégral est transformé en masque de protection pour les soignants. De son côté, l’institut de mécanique de Bordeaux développe et produit en deux semaines une valve trachéale, composante essentielle d’un système de respiration artificielle. Des exemples parmi tant d’autres, d’un effort de solidarité porté autant par les grands groupes que par les petites et moyennes entreprises.

SOS Respirateurs
Il n’existe en France qu’un seul fabricant de respirateurs artificiels : Air Liquide Medical Systems. Alors que les premiers cas de Covid-19 émergent, l’État passe commande de 10 000 unités. Pour répondre à la demande, Air Liquide se rapproche fin mars de PSA, Valeo et Schneider Electric pour étudier quels respirateurs pourraient être produits en masse et rapidement. Un modèle, l’Osiris 3, s’impose comme le candidat idéal : « seulement » 300 pièces à assembler par des ouvriers dont ce n’est pas le métier. En parallèle, la production d’un autre modèle plus élaboré, appelé T60, est lancée. Résultat : 8500 Osiris 3 et 1600 T60 seront fabriqués dans un délai record de 50 jours. Le 23 avril, la cellule investigation de Radio-France lancera la polémique, accusant l’Osiris 3 d’être un modèle inadapté aux patients atteints du Covid-19, donc inutile. Ventilateur de transport léger et simple d’utilisation, il n’est effectivement pas adapté à des services de réanimation accueillant des patients en état grave, mais il aurait pu s’avérer utile si la pandémie avait dépassé les capacités hospitalières françaises. Fin juin, quelque 15 000 respirateurs de réanimation étaient disponibles en France selon les chiffres du gouvernement.


Les ultraviolets de Bio-UV pour une désinfection flash
Basée à Lunel (Hérault), la société Bio-UV est spécialisée dans les systèmes de traitement et de désinfection de l’eau, qu’il s’agisse des piscines ou des eaux de ballast. La technologie utilisée est celle des ultraviolets (UV-C) dont le rayonnement détruit les micro-organismes (bactéries, virus, etc.) dans l’eau comme sur des surfaces solides. Depuis l’apparition du coronavirus, Bio-UV a adapté cette technologie pour la conception d’un scanner portable permettant facilement et à moindre coût (environ 1300 € l’unité) de désinfecter rapidement le mobilier hospitalier. Baptisé « Bio-Scan », il mesure cinquante centimètres sur dix et pèse un peu plus d’un kilo. Commercialisé depuis juin, il est destiné en priorité au personnel des hôpitaux et des Ehpads, ainsi qu’aux médecins de ville.
L’ingénierie au service des vaccins
Le 11 mai 2020, l’OMS recensait une liste de 110 vaccins candidats contre la Covid-19. Parmi eux, une dizaine étaient déjà en stade d’évaluation clinique, prêts à être testés sur des volontaires. Une course effrénée contre la montre, débutée dès le mois de janvier, alors que le génome du virus SARS-CoV-2 venait d’être publié. Au service de ce marathon : le génie génétique. Pendant longtemps, les vaccins ont consisté à introduire un virus – ou une partie de virus – atténué ou inactivé dans un corps pour que ce dernier apprenne à le reconnaître et à s’en protéger. Aujourd’hui, la manipulation d’ADN ou d’ARN permet d’injecter chez le patient une partie de génome viral, une méthode d’ingénierie récente, qui a l’inconvénient de ne pas encore avoir été pleinement éprouvée (notamment chez l’humain), mais qui présente l’avantage d’aller beaucoup plus vite ! Trois approches sont possibles : le vaccin à ADN, qui consiste à injecter dans l’organisme un ADN circulaire dans lequel on a inséré une séquence virale contre laquelle on veut que l’organisme se défende. Le vaccin à ARN, qui consiste à introduire de l’ARN viral cette fois-ci, transporté par des lipides. Ces derniers ont la capacité d’entrer plus facilement dans les cellules et nécessitent donc d’être injectés à plus faible dose que les plasmides. Enfin, la troisième approche a pour objectif d’infecter les cellules humaines avec un virus du rhume commun, dans lequel on a injecté la séquence virale choisie. Si les professionnels de santé s’accordent à dire qu’un vaccin contre le SARS-CoV-2 a peu de chance d’être disponible avant 2021, le fait que ce virus semble stable génétiquement (à l’inverse du VIH par exemple) est un véritable atout. Une fois trouvé, testé et approuvé, le vaccin sélectionné offrira une protection sur le long terme.
Traquer le virus dans les eaux usées
Les expériences se multiplient à travers le monde pour tenter de suivre l’épidémie de Covid-19 grâce à l’analyse des eaux usées. Le but : repérer plus rapidement le risque infectieux et évaluer l’impact des stratégies de soin ou de prévention. En effet, les fragments de SARS-CoV-2 excrétés dans les selles et les urines sont détectables dans les eaux usées en moyenne quatre jours après la contamination, alors qu’il faut attendre jusqu’à quinze jours pour observer les premiers symptômes de la maladie Covid-19. En analysant quotidiennement les rejets de quatre villes – d’environ 200 000 habitants – des chercheurs américains de l’école de médecine de Yale ont par exemple établi que la concentration maximale du virus était apparue sept jours plus tôt que le pic épidémique révélé par les tests diagnostiques sur les patients. En Île-de-France, une étude préliminaire a montré que le génome du SARS-CoV-2 était présent dès le 5 mars dans les stations d’épuration, alors que moins de 100 cas étaient officiellement déclarés dans la région. Quant aux effets du confinement mis en place le 17 mars en France, les auteurs rapportent une baisse drastique des charges virales dans les eaux usées parisiennes à partir du 10 avril, témoignant d’une réduction de la circulation du virus.

La méthode consiste à quantifier l’ARN viral présent en amont des réseaux d’assainissement grâce à une PCR (réaction en chaîne par polymérase). Une technique innovante de PCR est actuellement testée par le syndicat mixte du Bassin de Thau, drainant les eaux usées de plus de 180 000 habitants dans la région montpelliéraine. La structure s’est associée à une start-up locale : IAGE (Ingénierie et Analyse en Genome Editing) pour développer un procédé original issu de la médecine, notamment pour la détection de cancers. Cette technologie, appelée PCR digitale en gouttelettes, permet d’obtenir une quantification directe de l’ARN viral, plus fiable et plus rapide. En réponse à la crise sanitaire du Covid-19, un vaste réseau de surveillance épidémiologique des eaux usées est en train de se mettre en place sur le territoire français : le projet Obépine (OBservatoire EPIdémiologique daNs les Eaux usées).
Des supercalculateurs à disposition
Ils sont des milliers de supercalculateurs à travers le monde à participer à la recherche contre le Covid-19. Des entreprises pour la plupart américaines comme Google, Hewlett Packard, ou chinoises, mettent à disposition des chercheurs leurs énormes puissances de calcul. Le Summit d’IBM, avec ses capacités hors normes de l’ordre 200 petaflops, a annoncé par exemple en mars être parvenu à identifier 77 molécules potentiellement efficaces contre le coronavirus – tout cela en deux jours seulement, ce qui aurait pu prendre des années de recherche en temps normal. Mais la France et l’Europe ne sont pas en reste : deux des supercalculateurs les plus puissants de France, le Joliot-Curie (Très Grand Centre de calcul du CEA) et l’Occigen au Cines (Centre national de calcul de la CPU), donnent un accès prioritaire aux équipes de recherche européennes pour étudier la propagation du Covid-19, comprendre la structure moléculaire et le comportement du virus, ou cribler massivement des protéines et tester de potentielles futures molécules en vue d’un vaccin efficace contre le SARS-CoV-2.


Si les tests sont concluants, ce spray pourrait être commercialisé dès cet hiver.
AlloCovid, une IA pour guider les malades
« Avez-vous noté une forte diminution de votre goût ou de votre odorat ces derniers jours ? » Au bout du fil, une voix féminine : celle d’une intelligence artificielle (IA) chargée de diagnostiquer à distance d’éventuelles personnes atteintes du Covid-19. Lancée fin avril, l’application a été mise au point par une équipe d’experts français regroupant médecins, épidémiologistes et ingénieurs. C’est la première fois qu’une telle IA est utilisée en santé publique. AlloCovid, contrairement aux « chatbots » qui utilisent l’écrit, est capable d’analyser les paroles d’une personne au téléphone grâce à un traitement automatique du langage. Programmée pour prendre en compte les variations d’accent et de mots (par exemple, « je mesure à peu près 1m67 »), elle est capable de reconnaître 900 réponses possibles de la part de l’appelant, et ce, pour chaque question. À l’issue du questionnaire, plus ou moins long selon les réponses de chaque interlocuteur, AlloCovid propose trois options possibles : rester chez soi, consulter son médecin traitant ou appeler le 15. À peine 24 heures après son lancement, l’application avait déjà recensé près de 8000 appels. Enfin, en demandant le code postal de l’appelant, en fin de conversation, cet « agent virtuel » du diagnostic aide à disposer d’une estimation, au niveau national, de la répartition des personnes symptomatiques.
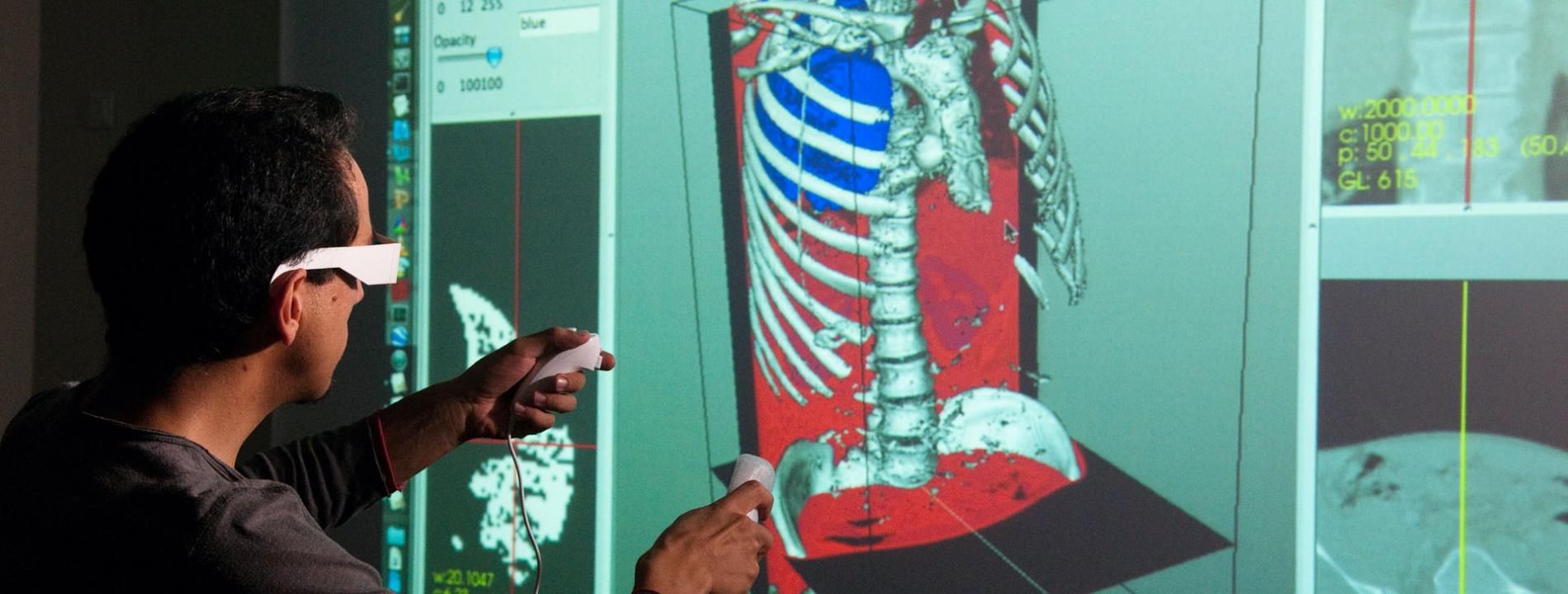
Un algorithme au service de l’imagerie médicale
Recourir à l’intelligence artificielle (IA) pour analyser les images médicales : la question s’est posée de manière aiguë avec la multiplication des cas de syndrome de détresse respiratoire aiguë (SDRA) entraînés par le Covid-19. À l’heure actuelle, en effet, les réglages de la ventilation mécanique sont effectués quotidiennement grâce aux respirateurs modernes, sur la base de la pression mesurée dans le poumon à la fin d’inspiration du patient. Mais ces réglages automatiques, chez certains patients, ont aggravé les lésions pulmonaires. Une alternative serait de réaliser les réglages individuels sur la base des scanners pulmonaires. Cette piste n’est actuellement exploitée qu’en recherche : un médecin peut réaliser l’analyse manuellement, mais ce processus, chronophage, est difficilement compatible avec les délais thérapeutiques. Il faut en effet distinguer les zones aérées et non-aérées des alvéoles, segmenter des secteurs pulmonaires : des tâches qu’un algorithme d’apprentissage profond – une technique courante en intelligence artificielle (IA) – pourrait réaliser très rapidement. « Ce type d’algorithme est très performant pour reproduire les tâches de segmentation, explique Olivier Bernard, professeur associé au laboratoire Creatis (CNRS/Inserm/Lyon-1/Insa-Lyon/UJM). Pour le mettre au point, il faut constituer une base de données rassemblant des contourages manuels et en “nourrir” l’algorithme ». Un projet en ce sens est en cours à Creatis. Une fois confirmée la fiabilité de l’algorithme – c’est-à-dire l’identité des contourages de la main du médecin et de l’algorithme – il permettra d’affiner le diagnostic, mais aussi de suivre l’évolution du patient. Plusieurs mois de travail supplémentaires attendent donc encore médecins, ingénieurs et informaticiens. Une application clinique est attendue dans quelques mois, au bénéfice des malades du Covid-19, mais aussi d’autres pathologies entraînant un SDRA.
Des robots dans des hôpitaux
Début mars 2020 en Chine, rien que dans la province du Hubei, plus de 3 000 médecins avaient été infectés par le nouveau coronavirus. L’utilisation des robots a vite été envisagée comme une solution pour limiter l’exposition des soignants. Le constructeur CloudMinds a par exemple fait don de douze robots à un centre hospitalier de Wuhan pour livrer les repas, prendre les températures et désinfecter les installations. En Italie, l’hôpital Circolo de Varèse a testé plusieurs robot-infirmiers pilotés à distance, équipés de tout le matériel nécessaire pour contrôler l’état des patients (fièvre, examen de la gorge etc.). La firme américaine Boston Dynamics a aussi mis ses fameux quadrupèdes robotisés au service d’un hôpital de Boston pour gérer les flux de patients lors du pic épidémique, le robot chien se transformant en auxiliaire de télémédecine. Mais la robotique s’est aussi beaucoup illustrée dans le maintien des liens entre les patients hospitalisés et leurs proches.
En France, plusieurs initiatives ont vu le jour, comme à l’hôpital de la Pitié-Salpêtrière avec l’aide de l’Institut des systèmes intelligents et de robotique (Isir) à Sorbonne Université. Une équipe pluridisciplinaire composée de médecins, psychologues et sociologues, a adapté les programmes du robot humanoïde Pepper, développé par SoftBank Robotics. Mais le petit robot d’1,2 mètre, à la bouille sympathique, nécessitait de fréquentes interventions des équipes. L’Isir a donc développé un autre robot, baptisé Salt, conçu simplement à partir d’un chariot, d’un écran et d’une caméra, équipée de deux petits moteurs rendant la visioconférence plus dynamique en permettant aux familles de naviguer dans la chambre du patient. Offrant à peu près les mêmes possibilités, le robot Ubbo Expert d’Axyn Robotics a quant à lui été choisi par l’hôpital Forcilles, en région parisienne, pour ses patients sortant de longs séjours en réanimation, trop épuisés et trop affaiblis pour pouvoir gérer seuls les communications avec leurs proches.
Espoirs et limites des applications mobiles
Pour enrayer l’épidémie, près de 30 pays ont mis en place, ou tentent de le faire, des applications de traçage numérique. Deux approches cohabitent. Sécuritaire, la première vise à sanctionner le non-respect des règles. Elle a été privilégiée en Pologne ou en Chine notamment. À Taïwan, lorsqu’un individu en quarantaine quitte son domicile ou éteint son téléphone, les autorités sont immédiatement prévenues. La seconde approche, sanitaire, vise à rompre les chaînes de transmission en identifiant rapidement les cas contacts. Ainsi, à Singapour, l’appli TraceTogether prévient les personnes ayant croisé la route d’une personne testée positive les jours précédents. Fondée sur le Bluetooth – sans géolocalisation, donc –, elle respecte mieux l’anonymat. Mais téléchargée par moins de 20 % de la population, elle s’est révélée peu efficace. Idem en Islande, où Rakning C-19 a été téléchargée par moins de 40 % des gens. En Belgique, d’ailleurs, une détection classique des cas contacts – par des moyens humains – a d’emblée été préférée à une solution numérique. Comme en France, avec les « brigades sanitaires » mises en place lors du déconfinement.

StopCovid : des résultats décevants
Téléchargée par 2 à 2,5 millions de personnes depuis sa mise à disposition, le 2 juin, l’application StopCovid semble appelée à jouer un rôle marginal dans le déconfinement « à la française », sans proportion avec la vigueur des débats que sa préparation a suscités. Autour de trois sujets principalement, rappelle Francesca Musiani, chargée de recherche CNRS au CIS : « Quelle est l’efficacité réelle de StopCovid ? Quelles sont ses implications sur les libertés individuelles ? Quel type de société ce type d’applis contribue-t-il à construire ? »
L’objet de cette application, comparable à d’autres, proposées en Europe et ailleurs : alerter les contacts d’un utilisateur testé positif au Covid-19 afin de les encourager à se faire tester à leur tour – et casser ainsi les chaînes de transmission. C’est le moyen retenu qui est novateur, puisqu’il « consiste à étendre et automatiser le suivi de contacts habituellement réalisé en cas d’épidémie, mais très gourmand en ressources humaines », résume Francesca Musiani. Fonctionnant grâce à la technologie Bluetooth (et non pas d’après des données de géolocalisation), l’appli repose sur des données pseudonymisées : deux précautions qui visent à respecter les données personnelles des usagers. Cela étant, note sobrement la chercheuse, « l’anonymat est toujours problématique dans l’univers numérique ». De fait, le 15 juin, un chercheur de l’Inria, Gaëtan Leurent, indiquait que StopCovid collectait davantage de données que ce qui était officiellement annoncé.
Le peu d’engouement pour StopCovid – et sa faible efficacité – pourraient bien avoir de facto tranché les questions en suspens. Ainsi, le 23 juin, elle avait donné lieu à moins de 70 déclarations de tests positifs et 14 notifications. En outre, à cette date, elle avait été désinstallée par une personne sur quatre. Le gouvernement espère cependant que localement, ou en cas d’une reprise de l’épidémie, l’application StopCovid jouera un rôle plus important.